طبق آمارهای جهانی ، نیمی از قطع عضو در بیماران مبتلا به دیابت است. سندرم پای دیابتی منجر به چنین عواقب وحشتناکی می شود که بدون کنترل کافی بر وضعیت پاها از زخم های کوچک تا گانگرن ایجاد می شود.
با دیابت نوع 1 ، این عارضه 10 سال پس از شروع بیماری ایجاد می شود ، با دیابت نوع 2 ، ضایعات مشخصه پوستی در حال حاضر در اولین مراجعه به پزشک مشاهده می شود. با رعایت قوانین ساده پیشگیری ، می توان از تغییرات دیابتی در پاها جلوگیری کرد. مراحل اولیه به خوبی جواب می دهد به شرطی که قند خون نرمال شود.
پای دیابتی چیست
بافت های بدن ما توسط شبکه ای از رگ های خونی ، مجهز به انتهای عصب نفوذ می کند. به لطف این ساختار ، تغذیه طبیعی سلول ، انتقال اطلاعات حساس و کنترل عضلات امکان پذیر است.
دیابت و افزایش فشارها چیزهای گذشته خواهد بود
- عادی سازی قند -95%
- رفع ترومبوز ورید - 70%
- از بین بردن ضربان قلب قوی -90%
- خلاص شدن از فشار خون بالا - 92%
- افزایش انرژی در طول روز ، بهبود خواب در شب -97%
پای دیابتی - مجموعه ای از تغییرات در اندام تحتانی ، که شامل آنژیوپاتی و نوروپاتی است ، یعنی بلافاصله هر دو رگ و اعصاب رنج می برند. با گذشت زمان ، تخریب بافت استخوانی به این عوارض اضافه می شود ، که در چنین شرایطی نمی توانند به موقع به روز شوند و به تدریج از بین می روند.
طبق سندرم ICD-10 به این سندرم کد اختصاص داده شده است - ه10.5; ه11.5.
چرا پاها در صورت ابتلا به دیابت آسیب دیده است؟
- رگ های خونی در آنها از دورترین قلب قرار دارند ، بنابراین با تنگ شدن رگ های بزرگ ، حجم خونرسانی به سرعت کاهش می یابد.
- الیاف عصبی در پاها طولانی ترین است ، به این معنی که احتمال آسیب دیدن آنها در برخی از مناطق بیشتر است.
- این اختلال با بار زیادی در پاها در طول روز تشدید می شود ، به خصوص در افراد چاق ، که اغلب با دیابت همراه است.
- پاها بیشتر از سایر قسمت های بدن آسیب دیده - در هنگام پوشیدن کفش های زیبا ، اما راحت نیست ، در هنگام پدیکور ، ورزش ، در کشور و هنگام بازدید از ساحل.
علل پای دیابتی:
| نقض | ویژگی | علت دیابت | تأثیر روی پای دیابتی |
| نوروپاتی | تغییرات دژنراتیو اعصاب محیطی. | نقض متابولیسم کربوهیدرات ها ، گرسنگی سلول های عصبی ، واکنش پروتئین غشاهای عصبی با گلوکز. | از دست دادن حساسیت در مناطق بزرگ ، افزایش خطر التهاب و زخم. |
| ماکروانژیوپاتی | رسوب کلسترول و پلاکهای چربی در رگ های خونی ، باعث کاهش مقاومت دیواره ها می شود. | اعوجاج متابولیسم چربی ، گلیکاسیون پروتئینهایی که دیواره داخلی رگ را تشکیل می دهند. | تنگی عروق ، خون رسانی ضعیف به بافتهای نرم پاها. |
| میکروآنژیوپاتی | تخریب مویرگ ها ، جایگزینی توسط بافت همبند. | افزایش تراکم خون ، افزایش شکنندگی رگ های خونی. | نقض جریان خون در مناطق خاص ، گرسنگی بافت ها ، عدم توانایی در حذف سموم. |
| پوکی استخوان | آسیب به بافت استخوان ، استخوان های شکننده ، شکستگی های مکرر. | توزیع نادرست بار به دلیل اختلال در حساسیت. | محدودیت حرکت تا ناتوانی ، تشدید تخریب بافت ها ، التهاب طولانی مدت. |
انواع و مراحل DS
بسته به اختلال غالب ، طبقه بندی پای دیابتی براساس نوع پذیرفته می شود:
- نوروپاتی - این سندرم با تخریب غالب در اعصاب ، که در 65٪ موارد تشخیص داده می شود ، آشکار می شود. خواندن در مورد پلی نوروپاتی دیابتی اندام تحتانی مفید است.
- ایسکمیک - خسارت ناشی از عدم گردش خون ، حدود 7٪ آنها را تشکیل می دهد.
- عصب شناسي - پای دیابتی مخلوط ، باعث ایجاد 30٪ زخم در دیابت می شود.
میزان خسارت باعث می شود سندرم به 5 مرحله تقسیم شود:
- پیش سازهای پای دیابتی یافت می شوند - کاهش حساسیت در پوست ، ذرت ، یک قشر لایه ای ضخیم روی پوست کف پا ، پاشنه های ترک خورده و تغییر شکل انگشتان. بدون زخم
- زخم روی سطح پوست ، بافت های عمیق رنج نمی برند (جریان خون طبیعی ؛ عدم تامین خون) - در مورد زخم های استوایی.
- زخم با آسیب به پوست ، چربی زیر جلدی و عضلات. استخوان و تاندون های موجود در این مرحله از پای دیابتی هنوز تحت تأثیر قرار نگرفته اند (خونرسانی کافی ؛ ایسکمی محل با زخم).
- انتشار تغییرات زخم با آسیب استخوان (بدون عفونت ؛ با وجود عوارض باکتریایی).
- التهاب چرکی گسترده بافتها با نکروز در انگشتان فرد یا قسمت هایی از پا. ماکروآنژیوپاتی قابل توجه.
علائم و نشانه های پای دیابتی
نوع پای دیابتی اغلب توسط ظاهر زخم ها قابل تعیین است.
| علائم سندرم | Neuropathic DS | ایسکمیک DS |
| رنگ پوست | طبیعی است ، با مناطقی از قرمزی ناشی از مویرگهای بیش از حد پاتولوژیک. | کمرنگ به دلیل کاهش جریان خون به سطح ، کف پا سیانوتیک یا نوک انگشتان. |
| درجه حرارت پوست | پا گرم است. | پا اکثراً خنک است ، مناطق گرم فقط در مکانهای التهابی وجود دارد. |
| پر بودن عروق | برآمدگی در شریان ها به راحتی مشخص می شود. | نبض ضعیف است یا اصلاً قابل لمس نیست. |
| درد | به دلیل آسیب رسیدن به انتهای عصب ، زخمها حتی در طی پردازش آنها باعث ایجاد درد نمی شوند. | تلفظ می شود ، به طور مستقیم متناسب با میزان خسارت. |
| محل زخم | اماکن دارای بیشترین ضربه مکانیکی - کف ، پاشنه در محل اصطکاک با کفش. | مناطقی که خون رسانی بدتری دارند - انگشتان دست ، شکاف بین آنها ، مچ پا. |
| ظاهر زخم ها | زخم ها مرطوب هستند ، با لبه های صاف ، پوست اطراف آن کراتینه می شود. | سایت های نکروز خشک ، لبه های خاردار ، پوسته. پوست نازک ، کم خونی است. |
| آسیب شناسی استخوان | کاهش تراکم استخوان ، تغییر شکل پاها ، انگشتان چکش یا خم. | گمشده یا ضعیف بیان شده است. |
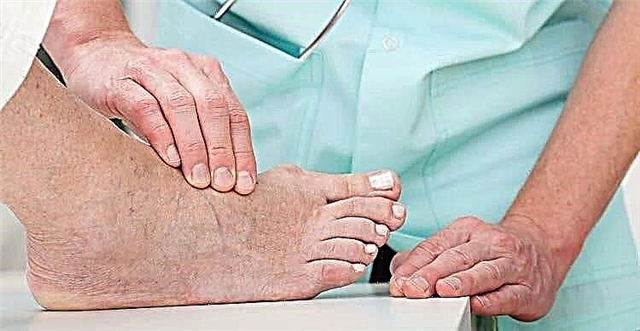
مرحله اولیه پای دیابتی علائم زیر را دارد:
- برآمدگی غازها ، سوزن زدن روی پوست یا سایر احساسات غیرمعمول.
- احساس بی حسی.
- زخمها بیش از حد معمول بهبود می یابند.
- قارچ روی پوست یا ناخن ها فعال می شوند.
- کالوس در انگشت شست ظاهر می شود.
- پاها احساس می کنند درجه حرارت بدتری دارند ، لمس کنید. با اندازه گیری حساسیت لرزش می توان تغییرات اولیه را در مطب مغز و اعصاب تشخیص داد.
- هنگام راه رفتن پاها سریعتر خسته می شوند ؛ بعد از اعمال فشار ، لرزش صدمه می بیند.
نحوه درمان پای دیابتی
درمان عوارض دیابتی در پاها شامل تصحیح دیابت درمانی برای عادی سازی شمارش خون ، کاهش فشار ، رژیم لاغری پا ، انتخاب کفش مناسب ، درمان آسیب محلی و آنتی بیوتیک ها در صورت عفونت است. در آخرین مرحله ، برداشتن جراحی از بافت نکروز تغییر می کند.
یاد بگیرید: دلایل آزار و اذیت پاهای دیابتی
استفاده از داروها و پمادها
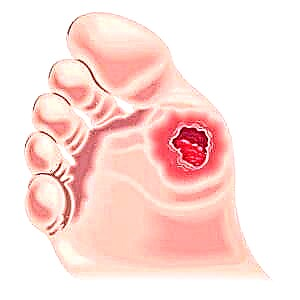
پای دیابتی. عکس
دیابت قندی توانایی بدن در برابر عفونت ها را به شدت کاهش می دهد. اختلالات گردش خون و حساسیت ، مشخصه پای دیابتی ، این وضعیت بارها وخیم تر می شود. در نتیجه ، عفونت گسترده به هرگونه ضایعه پوستی که درمان آن دشوار است ، می پیوندد. بیشتر اوقات ، باکتری های پیروژنیک - استافیلوکوکی و استرپتوکوکی - در زخم های دیابتی مشاهده می شوند. آنها التهاب چرکی موضعی را تحریک می کنند که با ورود باکتری ها به جریان خون می تواند باعث ایجاد سپسیس شود.
از آنتی بیوتیک ها برای درمان عفونت ها استفاده می شود. آماده سازی طیف گسترده ترجیح داده می شود. اگر بی اثر باشند ، تلقیح ترشحات از زخم را انجام می دهند و با فعالیت غالب در برابر باکتری های شناسایی شده ، دارویی را انتخاب می کنند.
برای از بین بردن عفونت های خفیف پا ، آموکسی سیلین (آماده سازی آموکسی سلاووا یا اوگمنتین) ، کلیندامایسین (دالاسین) ، سفالکسین (کفلکس ، سولکسین) تجویز می شوند. اگر زخم ها بوی فتیمی منتشر کنند ، ترشحات از آنها ناهمگن ، خاکستری- سبز یا مایل به قهوه ای است ، لووفلوکساسین (Tavanik ، Levolet) به رژیم درمانی اضافه می شود. اگر به استافیلوکوکوس اورئوس شک دارید ، وانکومایسین یا لاینزولید تجویز می شود.
برای درمان زخم ها با استفاده از پراکسید هیدروژن یا کلرهگزیدین. محلول منگنز ، ید ، زلنکا بیش از حد زخم ها را خشک کرده و بافت آن را لکه دار می کند ، که امکان نظارت بر روند درمان را نمی دهد.
برای تسریع در بازسازی بافت ، می توانید از ژل Pronosan ، پماد و ژل Actovegin ، ژله و پماد Solcoseryl ، محلول Betadine به شکل کمپرس ، پماد ایروکسل استفاده کنید.
پمادها و کرم درمانی برای دیابتی نباید حاوی ژله نفتی باشد. این فیلم فیلمی را روی سطح ایجاد می کند که اجازه عبور اکسیژن را نمی دهد ، که باعث بهبودی زخم ها می شود و خطر ایجاد عفونت بی هوازی شدید وجود دارد.
کفش و کفی مناسب را برای سندرم DS انتخاب می کنیم
سندرم پای دیابتی باعث ایجاد خواسته های ویژه در کفش می شود. باید تا حد امکان راحت باشد و احتمال آسیب دیدگی را از بین نمی برد. اولویت را باید به مدل هایی داد که بتوانید بر روی جوراب های نخی پوشیده شود ، با پاشنه تا 4 سانتی متر با بینی دور ، پاشنه بسته و انگشتان دست. دمپایی خانگی نیز مطلوب نرم و کاملاً بسته است. تسمه های نازک ، بینی باریک ، پاشنه بلند و یک کف صاف در کفش ممنوع است.
در هنگام انتخاب کفش برای پای دیابتی ، نباید فقط از طریق احساسات راهنمایی شد ، زیرا به دلیل نوروپاتی می توان آنها را بسیار کسل کرد. قبل از رفتن به فروشگاه ، پایی روی یک صفحه مقوا (در عصر ، در حالت ایستاده) چرخیده شده و در امتداد کانتور برش می یابد. الگوی حاصل در کفش قرار داده می شود تا بررسی کند آیا فشار خواهد یافت یا خیر. در داخل ، کفش به دقت مورد بررسی قرار می گیرد تا درزهای خشن ، همپوشانی پوست ، برآمدگی ها را از بین ببرد.
برای افزایش راحتی ، از کفی های مخصوص دیابتی استفاده می شود ، آنها در فروشگاه های تجهیزات پزشکی فروخته می شوند. این کفی ها در داخل کاملاً صاف هستند ، از غلطک های پشتی ندارند ، می توانند با ویژگی های کف پا سازگار شوند ، دارای خاصیت جذب شوک هستند و به راحتی در شکل کفش بریده می شوند.

برای اشکال شدید پا دیابتی ، یک وسیله خاص وجود دارد - تخلیه نیمه کفش. در آن ، وزن پا به پاشنه منتقل می شود و از این طریق می توان انگشتان پا را شفا داد. می توان مطابق یک قطعه ریخته گری فردی از کفی های ارتوپدی تولید کرد که هرگونه نقص پاها تا ناخن های پا را در نظر می گیرد.
جالب: آیا در مورد جوراب های مخصوص دیابتی ها اطلاع دارید - //diabetiya.ru/uhod/noski-dlya-diabetikov.html
درمان داروهای قومی پا دیابتی
درمان در خانه تا مرحله 2 ، فراگیر ، امکان پذیر است که ضایعات پا هنوز قابل توجه نیستند. علاوه بر داروها ، می توان از گیاهان دارویی که خاصیت ترمیم کننده ، ضد باکتری ، ضد التهابی دارند استفاده کرد. مواد اولیه طبیعی به هیچ وجه نباید تبدیل به منبع عفونت شوند ، بنابراین ، تزریق ها و جوشانده ها بلافاصله پس از آماده سازی استفاده می شوند و گیاهان تازه به خوبی با مواد ضد عفونی کننده شسته و شستشو می شوند.
- دستور العمل آلوئه
آلوئه حاوی محرکهای بیوژنیک است که باعث بازسازی بافت می شود ، سوخت و ساز بدن را بهبود می بخشد. برای درمان پای دیابتی از آب میوه گیاه به صورت لوسیون یا بخشی از برگ با لایه بریده شده بالایی استفاده می شود. هر 3 ساعت ، محصول تازه تغییر می یابد.
- دستور العمل تقویم
گل های کالندولا التهاب را تسکین داده و باکتری ها را از بین می برند ، از آنها به عنوان یک تزریق برای شستن زخم ها استفاده کنید - 3 گرم مواد اولیه در هر نیم لیوان آب جوش.
- دستور العمل Marigold
از گل های گلاب به عنوان ضد عفونی کننده استفاده می شود. آنها را درون یک قمقمه قرار می دهند و آب جوش را می ریزند. 10 گرم از تقویم خشک به یک لیوان آب احتیاج دارد. کمپرس برای سطوح زخم را می توان از گلهای حاشیه ای تهیه کرد. آنها به مدت نیم ساعت نگهداری می شوند ، قبلاً زخم ها تمیز می شوند.
- دستور العمل Cowberry
برگهای Lingonberry خاصیت ضد التهابی دارند. یک جوشانده از آنها تهیه شده است - 6 گرم برگ در یک قابلمه قرار داده می شود ، یک لیوان آب اضافه می شود ، به مدت نیم ساعت در حمام آب قرار می گیرد ، بلافاصله فیلتر می شود. قبل از استفاده ، آبگوشت خرد شده و سوپ ها برای درمان زخم ها در آن مرطوب می شوند.
نیاز به تنظیم تغذیه ای
پیش نیاز برای درمان پای دیابتی ، رژیم کم کربوهیدرات است. با بیماری نوع 2 ، محدودیت قند در رژیم غذایی به طور مستقیم بر نتیجه بیماری و ایجاد همه عوارض تأثیر می گذارد. در صورت خوردن کربوهیدرات سریع ، دیابت وابسته به انسولین آسانتر خواهد بود.
مواد غذایی با محتوای بالای اسیدهای لیپوئیک و نیکوتین ، ویتامین های B6 و B12 - اسفناج ، کلم ، رسوایی ، گوشت گاو ، آجیل ، ماهی ، غلات بدون چربی و بادام زمینی می توانند روند بیماری را کاهش دهند. انواع توت ها با محتوای بالای آنتی اکسیدان ها - گیلاس ، توت سیاه ، حفره دریایی اضافی نخواهند بود.
مراقبت و پیشگیری
نیاز اصلی برای پیشگیری از پای دیابتی ، جبران مناسب دیابت است. فقط با قند طبیعی می توان از آسیب دیدگی بافت های پاها جلوگیری کرد ، در مراحل اولیه پای دیابتی را به طور کامل درمان کرد و از نکروز بافت در حالت دوم جلوگیری کرد.

توصیه هایی که به حفظ پای سالم و مبتلا به دیابت کمک می کند:
- پاها را تا حد ممکن خالی کنید ، کارهایی را که به مدت طولانی برای ایستادن نیاز دارید ، وزن خود را تحمل نکنید ، وزن خود را به حالت طبیعی کاهش دهید.
- کفش های معمولی را بلافاصله پس از بروز زخم های عمیق با دیابتی ارتوپدی تعویض کنید ، در موارد شدید ، کفی های فردی را سفارش دهید.
- حتی در خانه و ساحل نیز از کفش خود با کفش محافظت کنید ، بر روی چمن پابرهنه راه نروید.
- پا را تمیز نگه دارید ، روزی دو بار با صابون و آب بشویید. پوست خود را با حوله بمالید و مالش ندهید.
- روزانه پوست خود را با هر نوع کرم موجود مرطوب کنید. برای بهترین اثر ، می توانید از پانتنول یا هر نوع کرم دیابتی با اوره استفاده کنید.
- به طور مرتب پای خود را برای ایجاد زخم یا اولین تغییرات دیابتی معاینه کنید.
- قبل از پوشیدن کفش خود ، بررسی کنید که آیا یک لکه یا سنگریزه داخل آن شده است یا خیر.
- از تکه های روی پاها استفاده نکنید.
- با تیغه گوشه ها را جدا نکنید ، از سخت افزار استفاده نکنید. فقط از فایلهای ساینده ریز و ساینده ریز استفاده می شود.
- پاهای خود را بخار نکنید ، در آب داغ بشویید. محصولات تهاجمی را روی پوست پاها مانند خردل یا لیمو قرار ندهید.
- اگر زخم های طولانی مدت بهبود یا سایر علائم این سندرم ظاهر می شود ، خود درمانی نکنید ، با پزشک مشورت کنید.
عوارض و عواقب آن
آخرین مراحل پای دیابتی با تشکیل خلط و آبسه در اعماق بافتها مشخص می شود. آنها باز می شوند ، چرک برداشته می شود ، با آنتی بیوتیک ها شسته می شود ، جریان مایعات را فراهم می کند ، بخش هایی از نکروز بریده می شوند. با شروع فرآیندهای ترمیم در زخم ، جراحی پلاستیک انجام می شود.
اگر باکتری های بی هوازی در زخم ها تکثیر شوند ، گانگرن بنزین می تواند به سرعت ایجاد شود ، که اغلب منجر به قطع عضو اندام ها به بافت های سالم می شود. اجرای پوکی استخوان دیابتی باعث از بین رفتن استخوان ها و مفاصل ، تغییر شکل شدید پا می شود.
سندرم پای دیابتی به یک درمان طولانی و مداوم نیاز دارد. از طرف بیمار ، رعایت کامل تمام نسخه های پزشک ضروری است. مراحل جدی این سندرم عمدتاً در بیماران نامشخص وجود دارد که قادر به تجدید نظر در شیوه زندگی خود نیستند و جدی تر به درمان دیابت می پردازند. بنابراین ، تا 20٪ از بیماران مبتلا به زخم های عمیق در آینده به قطع عضو پا می رسند ، برخی از آنها در اثر سپسیس شدید می میرند.