زایمان در دیابت روشی است که به طور فزاینده در عمل پزشکی مشاهده می شود. در جهان 2-3 زن از 100 زن باردار که اختلال متابولیسم کربوهیدرات دارند. از آنجا که این آسیب شناسی باعث ایجاد تعدادی از عوارض زایمان می شود و می تواند بر سلامتی مادر و نوزاد منتظر تأثیر منفی بگذارد و همچنین منجر به مرگ آنها شود ، زن باردار در کل دوره بارداری (حاملگی) توسط متخصص زنان و زایمان تحت کنترل شدید است.
انواع دیابت در دوران بارداری
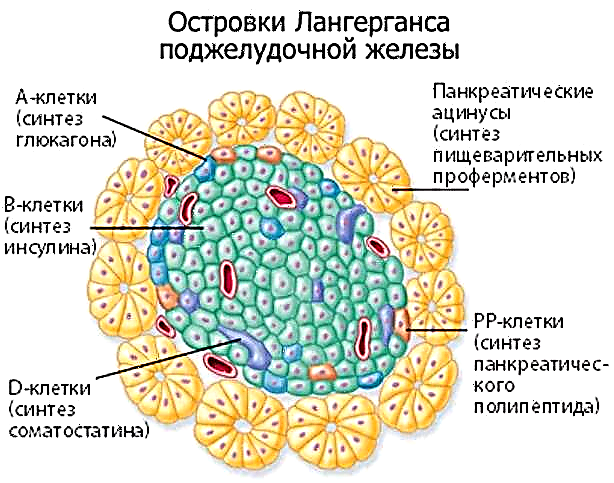
در دیابت قندی (DM) میزان قند خون بالا می رود. این پدیده به نام هایپرگلیسمی گفته می شود ، در نتیجه نقص لوزالمعده رخ می دهد ، که در آن تولید هورمون انسولین مختل می شود. هایپرگلیسمی منفی بر روی اندام ها و بافت ها اثر می گذارد ، متابولیسم را متلاشی می کند. دیابت می تواند در زنان مدتها قبل از بارداری آنها رخ دهد. در این حالت ، انواع زیر دیابت در مادران انتظار وجود دارد:
- دیابت نوع 1 (وابسته به انسولین). در کودکی در یک دختر رخ می دهد. سلول های لوزالمعده وی نمی توانند مقدار مناسب انسولین را تولید کنند و برای زنده ماندن ، لازم است کمبود این هورمون را با تزریق آن به معده ، کتف ، پا یا بازو روزانه برطرف کنید.
- دیابت نوع 2 (وابسته به انسولین). عوامل ایجاد کننده آن مستعد ژنتیکی و چاقی است. چنین دیابت در خانمها بعد از 30 سالگی اتفاق می افتد ، بنابراین افرادی که مستعد ابتلا به آن هستند و بارداری را به 38-32 سالگی موکول می کنند ، هنگام حمل فرزند اول خود ، این بیماری را دارند. با استفاده از این آسیب شناسی ، مقدار کافی انسولین تولید می شود ، اما تعامل آن با بافت ها مختل می شود ، که منجر به اضافی گلوکز در جریان خون می شود.
زایمان در دیابت روشی است که به طور فزاینده در عمل پزشکی مشاهده می شود.
در 3-5٪ از خانم ها ، این بیماری در دوره حاملگی بروز می کند. به این نوع آسیب شناسی ، دیابت بارداری یا GDM گفته می شود.
دیابت حاملگی
این شکل از بیماری فقط مختص زنان باردار است. در هفته 23-28 از ترم رخ می دهد و با تولید جفت هورمون های مورد نیاز جنین همراه است. اگر این هورمون ها کار انسولین را مسدود کنند ، میزان قند موجود در خون مادر در حال انتظار افزایش می یابد و دیابت ایجاد می شود.
پس از زایمان ، مقادیر گلوکز خون به حالت عادی برمی گردد و بیماری از بین می رود ، اما اغلب در بارداری بعدی دوباره ظاهر می شود. GDM خطر ابتلا به آینده در یک زن یا کودک مبتلا به دیابت نوع 2 را افزایش می دهد.

دیابت حاملگی در هفته 23-28 از این اصطلاح رخ می دهد و با تولید جفت هورمون های مورد نیاز جنین همراه است.
آیا شکل بیماری در توانایی زایمان تأثیر دارد؟
هر بارداری متفاوت است ، زیرا این بیماری تحت تأثیر عواملی مانند سن و وضعیت سلامتی مادر ، ویژگیهای آناتومیکی وی ، وضعیت جنین ، هر دو آسیب شناسی است.
زندگی با دیابت در یک زن باردار دشوار است ، و او اغلب نمی تواند کودک را قبل از پایان ترم به او اطلاع دهد. با وجود یک بیماری وابسته به انسولین یا غیر وابسته به انسولین ، 20-30 -30 از زنان ممکن است سقط جنین را در هفته 20-27 بارداری تجربه کنند. در سایر زنان باردار ، از جمله و کسانی که از آسیب شناسی حاملگی رنج می برند ممکن است زایمان زودرس را تجربه کنند. اگر مادر منتظر بطور مداوم توسط متخصصان رعایت شود و تمام توصیه های آنها را دنبال کند ، می تواند نوزاد را نجات دهد.
با کمبود انسولین در بدن زن ، جنین می تواند بعد از هفته 38-39 از بارداری فوت کند ، بنابراین ، اگر زایمان زودرس طبیعی قبل از آن زمان اتفاق نیفتاده باشد ، در هفته 36-38 بارداری ایجاد می شوند.
موارد منع مصرف اصلی در بارداری و زایمان است
اگر زنی مبتلا به دیابت قصد دارد بچه دار شود ، باید از قبل با پزشک مشورت کرده و در این مورد با وی مشورت کند. چندین مورد منع مصرف برای برداشت وجود دارد:
- یک شکل شدید از بیماری که توسط رتینوپاتی (آسیب عروقی به ناحیه چشم ها) یا نفروپاتی دیابتی (آسیب به شریان های کلیوی ، توبول ها و گلومرول ها) پیچیده است.
- ترکیبی از دیابت و سل ریوی.
- آسیب شناسی مقاوم به انسولین (درمان با انسولین بی اثر است ، یعنی منجر به بهبود نمی شود).
- حضور در یک زن کودک با ناهنجاری.
در صورت داشتن هر دو بیماری نوع 1 یا 2 ، توصیه نمی شود که فرزندان برای همسران داشته باشید می تواند توسط کودک به ارث برده شود. موارد منع مصرف مواردی است که تولد قبلی در بدو تولد فرزند مرده به پایان رسیده است.

از آنجا که زنان باردار ممکن است دچار GDM شوند ، تمام مادران انتظار باید بعد از 24 هفته حاملگی آزمایش قند خون انجام دهند.
اگر در تصور هیچ محدودیتی وجود نداشته باشد ، زن پس از شروع زندگی خود باید دائماً به متخصصان مراجعه کرده و توصیه های آنها را دنبال کند.
از آنجا که ممکن است زنان باردار مبتلا به GDM شوند ، تمام مادران انتظار باید بعد از 24 هفته حاملگی آزمایش قند خون انجام دهند تا واقعیت حضور این بیماری را تأیید یا انکار کنند.
در عمل پزشکی مواردی وجود دارد که شما باید قبل از 12 هفته حاملگی را قطع کنید. این کار گاهی اوقات با حساسیت به Rh انجام می شود (درگیری بین فاکتور Rh منفی مادر و فرزند مثبت ، هنگامی که مادر آنتی بادی را برای جنین ایجاد می کند). به دلیل حساسیت ، کودک یا با ناهنجاری ها و بیماری های شدید قلبی و کبدی به دنیا می آید یا در رحم می میرد. تصمیم برای خاتمه حاملگی با مشورت چندین متخصص گرفته می شود.
خطر دیابت برای رشد جنین چیست؟
در ابتدای بارداری ، قند خون ناخوشایند تأثیر منفی بر شکل گیری و پیشرفت اندام های جنین می گذارد. این منجر به نقص مادرزادی قلب ، ناهنجاری های روده ، آسیب شدید مغز و کلیه ها می شود. در 20٪ موارد سوء تغذیه جنین (تاخیر در رشد ذهنی و جسمی) ایجاد می شود.
بسیاری از زنان دیابتی کودکانی را با وزن زیاد بدن (از 4500 گرم) به دنیا می آورند ، زیرا در نوزادان ، بدن حاوی بافت چربی زیادی است. در نوزادان به دلیل رسوب چربی صورت گرد ، تورم بافتها وجود دارد و پوست رنگ مایل به آبی دارد. نوزادان به آرامی در ماه های اول زندگی رشد می کنند ، می توانند وزن بدن را از دست بدهند. در 3-6٪ از موارد ، اگر یکی از والدین آن را داشته باشد ، نوزادان به دیابت مبتلا می شوند ، در 20٪ موارد کودک این بیماری را ارث می برد ، اگر پدر و مادر هم از آسیب شناسی رنج ببرند.



عواقب کمبود قند خون
در 85٪ موارد ، کودکان زنان مبتلا به دیابت در اولین ساعات زندگی دچار هیپوگلیسمی (کاهش قند خون) می شوند. نوزادان عرق می کنند ، آنها افسردگی هوشیاری ، گرفتگی ، تاکی کاردی و ایست موقت تنفسی را تجربه می کنند. با تشخیص به موقع پاتولوژی و تزریق گلوکز به نوزادان ، هیپوگلیسمی بعد از 3 روز بدون عواقب از بین می رود. در موارد نادر ، این بیماری منجر به اختلالات عصبی و مرگ نوزادان می شود.
چگونه باردار مبتلا به دیابت شویم؟
حتی قبل از بارداری ، یک زن برای کاهش خطر عوارض زودرس و دیررس ، نیاز به جبران مداوم دیابت (رسیدن به میزان قند خون نزدیک به حد طبیعی) و حفظ کل دوره حاملگی خود دارد. این به یک رژیم غذایی دقیق که توسط متخصص غدد تجویز شده است کمک خواهد کرد.
شکلات ، شکر ، شیرینی پزی ، برنج و سمولینا ، موز و انگور ، نوشیدنی های شیرین از رژیم خارج می شوند. آبگوشت های چرب ، ماهی ، گوشت و پنیر تحت این ممنوعیت قرار می گیرند. غذاهای حاوی کربوهیدرات مانند ماکارونی ، نان چاودار ، گندم سیاه و جو دوسر ، سیب زمینی و حبوبات مجاز است.
شما باید همزمان 6 بار در روز غذا بخورید. در صبح ، بهتر است در عصرها گوشت و میوه بخورید - کفیر و سبزیجات.
در طول رژیم غذایی ، شما باید روزانه قند خون را کنترل کنید و با افزایش سطح آن ، داروهای دیابت را از جمله مصرف کنید و داروهای کاهش دهنده گلوکز گیاهی و انسولین تزریق می کنند.
در طول رژیم غذایی ، شما باید روزانه قند خون را کنترل کنید.
چه زمانی بستری شدن در بیمارستان لازم است؟
در بیماران دیابتی باردار بستری موقت نشان داده می شود. برای اولین بار ، در مراحل اولیه صورت می گیرد و برای معاینه دقیق یک زن ، تعیین خطرات و حل مسئله حفظ جنین ضروری است. بستری دوم در نیمه دوم بارداری (در 24 هفته) انجام می شود ، زیرا دیابت در این زمان پیشرفت می کند. برای آماده سازی مادر انتظار برای زایمان ، یک بستری سوم لازم است.
زایمان در دیابت
زایمان در هفته 38-38 پس از معاینه کامل از زن و جنین انجام می شود.
برنامه ریزی تحویل
مدت کار و نوع آنها بصورت جداگانه تعیین می شود. با قرار گرفتن در محل طبیعی جنین (سر اول) ، لگن توسعه یافته مادر انتظار و عدم وجود عوارض ، زایمان های خود به خود از طریق کانال طبیعی تولد برنامه ریزی می شوند. در موارد دیگر ، سزارین تجویز می شود.
در روز تولد ، بیمار نباید بخورد. هر 4-6 ساعت ، او به انسولین تزریق می شود و گلوکز بیش از پیش مورد بررسی قرار می گیرد. زایمان توسط توموگرافی کامپیوتری کنترل می شود. در صورت وجود خطر ابتلا به آسفایکسیشن (خفگی جنین) ، از فورسپس های مامایی استفاده می شود.
احیاء نوزادان
بسیاری از نوزادان با علائم جنین دیابتی (اختلال عملکرد غدد درون ریز و متابولیک) متولد می شوند. برای عادی سازی وضعیت نوزادان ، جلوگیری از هیپوگلیسمی و انجام درمان سندروم ، آنها در اولین ساعات زندگی تحت تهویه مصنوعی ریه ها قرار می گیرند ، تزریقات هیدروکورتیزون 1-2 بار در روز به مدت 5 روز و با اختلالات عروقی - پلاسما و همراه با هیپوگلیسمی - دوزهای کمی گلوکز انجام می شود.