آترواسکلروز نوعی بیماری مزمن طولانی مدت قلب و عروق بزرگ است که با آسیب دیدن دیواره شریانی و رسوب توده های آتروماتیس روی آن با بسته شدن بیشتر لومن و ایجاد عوارض ناشی از مغز ، قلب ، کلیه ها ، اندام های تحتانی مشخص می شود.
این بیماری به طور عمده در افراد مسن بروز می کند ، اگرچه اکنون رسوبات کلسترول کوچکی در دیواره رگ های خونی حتی در کودکان و نوجوانان تشخیص داده می شود.
در صورت عدم درمان صحیح ، آترواسکلروز هر محلی سازی منجر به ایسکمی و هیپوکسی اعضا و سیستم ها ، تغییرات آب و هوای و نکروز در پوست و بافت های نرم می شود.
دلایل این آسیب شناسی را می توان به دو گروه قابل اصلاح و غیر قابل اصلاح تقسیم کرد.
موارد اول دلایلی را شامل می شود که می توانند تحت تأثیر تغییرات شیوه زندگی و داروها باشند ، در اینجا برخی از آنها ذکر شده است:
- یک سبک زندگی بی تحرک با یک کار غالباً بی تحرک.
- نقض یک رژیم منطقی - رژیم نامنظم با بسیاری از غذاهای چرب و سرخ شده سرشار از کلسترول.
- عادات بد - نوشیدن بیش از حد ، سیگار کشیدن.
- فشار روانی و فشار روانی.
- فشار خون شریانی با شاخص فشار بالای 140 تا 90 میلی متر جیوه در حالت استراحت با چندین اندازه گیری.
- دیابت قندی با کنترل قند خون ضعیف و شرایط مکرر کتواسیدوتیک.
- هایپر کلسترول خون - افزایش مقدار کلسترول کل (بیش از 5.5 میلی مول در لیتر) ، دیس لیپیدمی - نقض نسبت بین لیپوترتئین های کسری مختلف (افزایش لیپوپروتئین با چگالی کم ، تری گلیسیرید ، کاهش لیپوپروتئین با چگالی بالا).
- چاقی شکم با کمر در مردان بیش از 102 سانتی متر و در زنان بیش از 88 سانتی متر است.
عواملی که نمی توانند تحت تأثیر قرار بگیرند شامل سابقه خانوادگی پر فشار (هیپر کلسترول خانوادگی و دیس لیپیدمی ، مرگ و میر از بستگان بیماری های قلبی عروقی تا 50 سال) ، سن (در مردان ، آترواسکلروز بعد از 45 سال ، در زنان - پس از 55 سال) ، جنسیت ( بیشتر در مردان بروز می کند ، زیرا هورمونهای جنسی زنانه اثر محافظتی بر رگ های خونی دارند).
مکانیسم های بیماری زای تشکیل پلاک
ترکیبی از هایپرلیپیدمی و آسیب عروقی منجر به تشکیل مجتمع های کلسترول تغییر یافته با پروتئین ها ، و انتقال آنها در زیر شریان ها می شود.
لیپیدها توسط ماکروفاژها اسیر می شوند ، که به سلولهای زایشی تبدیل می شوند و به طور قابل توجهی در اندازه افزایش می یابند.
این سلولها فاکتورهای رشد و مهاجرت را برای گلبولهای سفید و پلاکتها ایجاد می کنند. چسبندگی و تجمع پلاکت ها ، تخصیص فاکتورهای ترومبوتیکی وجود دارد.
این پلاک به سرعت رشد می کند ، به دلیل تشکیل یک چارچوب و لاستیک بافت همبند ، لومن رگ را مسدود می کند.
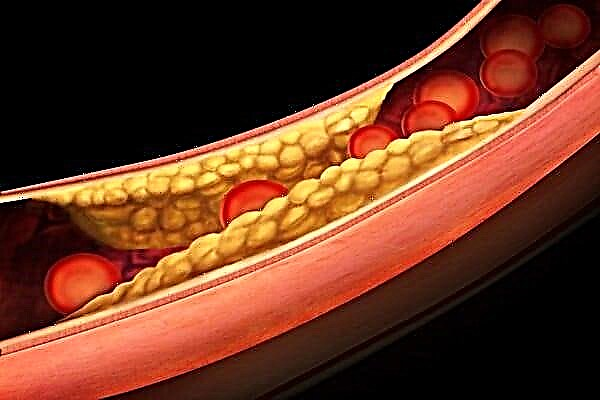 علاوه بر این ، تحت تأثیر فاکتورهای رشد ، مویرگهایی برای خونرسانی به تودههای آتروماتیکی تشکیل می شوند. مرحله نهایی توسعه ، نکروز مرکز پلاک ، اسکلروز و کلسیفیکاسیون آن است.
علاوه بر این ، تحت تأثیر فاکتورهای رشد ، مویرگهایی برای خونرسانی به تودههای آتروماتیکی تشکیل می شوند. مرحله نهایی توسعه ، نکروز مرکز پلاک ، اسکلروز و کلسیفیکاسیون آن است.
تغییرات مورفولوژیکی در بروز آترواسکلروز با پیشرفت بیماری از جزئی تا شدید مشخص می شود.
مرحله اول توسعه آترواسکلروز دلیپید است ، هیچگونه تغییر خاص در مورفولوژیکی ندارد. این بیماری با افزایش نفوذپذیری دیواره عروق ، نقض تمامیت آن - کانونی یا کل ، عرق کردن قسمت مایع خون به داخل فضای زیراندلی مشخص می شود.
تورم موکوئید ، تجمع فیبرین و فیبرینوژن ، سایر پروتئین های پلاسما ، لیپوپروتئین های با چگالی کم و کلسترول تشکیل می شود.
برای تشخیص این مرحله ، کافی است از یک مطالعه بافت شناسی در آماده سازی دیواره عروقی استفاده شده و از رنگ های مخصوصی - تونین آبی استفاده شود ، که در آن متاکرومازی مشاهده می شود و مناطق آسیب دیده به رنگ بنفش رنگ می شود.
مرحله دوم - لیپوئیدوز - با رسوب کلسترول و لیپوپروتئین ها به صورت نوارهای چربی و لکه های زرد رنگ که از سطح اندوتلیوم بالا نمی رود مشخص می شود.
چنین تغییراتی در ساختار رگ های خونی حتی در کودکان و نوجوانان مشاهده می شود و لزوماً در آینده پیشرفت نمی کند. لیپیدها در داخل ماکروفاژها ، یا سلولهای فوم و سلولهای عضلانی صاف رگهای خونی ، تحت فشار خون قرار می گیرند. همچنین می توان این مرحله را از نظر بافت شناسی تشخیص داد ، رنگ آمیزی توسط سودان 4 ، 5 ، چربی قرمز O انجام می شود.
با توجه به اینکه آترواسکلروز یک بیماری آهسته در حال پیشرفت است ، این مرحله می تواند مدت طولانی طول بکشد و علائم بالینی قابل توجهی ایجاد نمی کند.
عروق بزرگ ، مانند آئورت ، عروق کرونر ، عروق مغز ، کلیه ها و کبد ، اولین تغییرات پاتولوژیک را تحمل می کنند.
بومی سازی روند بستگی به ویژگی های همودینامیک در محل های شکافت رگ ها ، مانند ایجاد آئورت در شریان های ایلیاک دارد.
مرحله سوم توسعه پلاک آترواسکلروتیک لیپوسکلروز است - تشکیل الیاف الاستیک و کلاژن در اندوتلیوم ، تکثیر فیبروبلاستها ، جداسازی آنها از فاکتورهای رشد و رشد بافت همبند جوان.
توسعه پاتوفیزیولوژیک بیشتر پلاک آترواسکلروتیک
از نظر مورفولوژیکی ، پلاک ها از سطح صمیمیت بالا می روند ، سطح رگ غده ، ناهمگن می شود. چنین پلاکهایی می توانند لومن شریان را باریک کرده و منجر به ایسکمی اندام ها و سیستم ها شوند ، بسته به محل آن منجر به عوارضی مانند سکته مغزی ، حمله ایسکمیک گذرا ، انفارکتوس میوکارد ، فرسایش عروق اندام تحتانی می شود.
مرحله بعدی پیشرفت بیماری آتروماتوز است که با پوسیدگی قسمت مرکزی پلاک ، بی نظمی بودن آن مشخص می شود.
کریستالهای کلسترول ، اسیدهای چرب ، قطعاتی از الیاف کلاژن ، سلولهای زانتوما و لنفوسیتهای T و B در توده محرمانه کشف می شوند. این توده توسط کپسول پلاک که از بافت همبند تشکیل شده است از حفره رگ جدا می شود.
 مرحله بعدی ، زخم است که با پارگی غشای پلاک مشخص می شود و انتشار محتویات آن به داخل خون ، تشکیل یک زخم آتروماتوز است. خطر این مرحله ناپایداری چنین پلاکهایی ، امکان ایجاد ضایعات ایسکمیک حاد و ترومبوآمبولیک حاد اندامها و بافتها است.
مرحله بعدی ، زخم است که با پارگی غشای پلاک مشخص می شود و انتشار محتویات آن به داخل خون ، تشکیل یک زخم آتروماتوز است. خطر این مرحله ناپایداری چنین پلاکهایی ، امکان ایجاد ضایعات ایسکمیک حاد و ترومبوآمبولیک حاد اندامها و بافتها است.
در محل تشکیل زخم ممکن است آنوریسم ایجاد شود - برآمدگی دیواره عروق و حتی پارگی. مرحله آخر فرآیند پاتولوژیک ، ذره بین پلاک ، یعنی رسوب نمک های کلسیم در آن است.
در نتیجه ، ناحیه آسیب دیده کشتی فشرده می شود ، ثبت اختلال در آن مختل می شود یا کاملاً وجود ندارد.
تظاهرات اختلالات ساختاری رگ های خونی می تواند چند شکل باشد ، یعنی پلاک های بالغ با کلسیفیکاسیون و لکه های چربی را می توان همزمان مشاهده کرد.
پلاکهای آترواسکلروتیک به دلیل خونریزی ، لخته شدن خون و پارگی کپسول می توانند پیچیده شوند.
از نظر بالینی ، پلاکهای آترواسکلروتیک به پایدار و ناپایدار تقسیم می شوند.
در پلاك هاي نوع اول ، پوشش بافت همبند به خوبي تعريف شده ، متراكم و مستعد پاره شدن و انتشار مطالب نيست و بنابراين منجر به عوارض حاد آترواسكلروز نمي شود. این پلاک ها با عوارض مزمن مشخص می شوند - ایسکمی مزمن ارگان ها یا بافت ها ، اسکلروز ، دیستروفی یا آتروفی ، پایداری آنژین صدری ، نارسایی عروقی مزمن.
در نوع دوم ، تایر در معرض اشک است و خروج از هسته آن ، عوارض - نارسایی حاد عروقی و ایسکمی اندامها ، آنژین ناپایدار و سندرم کرونر حاد ، همجوشی خاکستری مغز ، گانگرن اندام ها.
اصول اولیه درمان آترواسکلروز و پیشگیری از آن
 پلاک های آترواسکلروتیک که از قبل تشکیل شده اند ، که از نظر بالینی و عینی تشخیص داده شده اند ، از یک رویکرد یکپارچه تشکیل شده و شامل اصلاح اجباری عوامل اصلاح پذیر است.
پلاک های آترواسکلروتیک که از قبل تشکیل شده اند ، که از نظر بالینی و عینی تشخیص داده شده اند ، از یک رویکرد یکپارچه تشکیل شده و شامل اصلاح اجباری عوامل اصلاح پذیر است.
این مجموعه شامل - تنظیم تغذیه ، استفاده از سبزیجات و میوه های تازه تر ، غلات ، لبنیات و ایجاد رژیم آشامیدنی است.
همچنین متوقف کردن سیگار کشیدن ، مصرف متوسط الکل ، فعالیت بدنی کافی (پیاده روی ، دویدن ، ایروبیک) همچنین بسیار مهم است.
درمان اصلی داروها است ، این شامل داروهایی است که عمل دارویی با هدف کاهش کلسترول و کسری از آن انجام می شود:
- استاتین ها (آتورواستاتین ، لوواستاتین ، سیمواستاتین)؛
- فیبراتها
- پروبوکل؛
- نیکوتین اسید.
همچنین استفاده می شود:
- داروهای ضد پلاکت (استیل سالیسیلیک اسید ، مونیکور)؛
- ضد انعقادها (هپارین)؛
- داروهای وازواکتیو (Cilostazolum)؛
- ضد اسپاسم (Drotaverinum ، Papaverineum)؛
- آماده سازی ویتامین.
در موارد شدید بیماری ، با عوارض حاد ، ضایعات تروفیک بافت های نرم و اندام گانگرن ، از روش جراحی استفاده می شود - از اقدامات کم ضربه برای بازگرداندن گردش خون (استنت ، جراحی بای پس ، آنژیوپلاستی بالون) ، خارج کردن عروق آسیب دیده (اندارتکرکتومی با پروتز عروق بیشتر) قبل از مداخله از بین بردن بافتهای غیر زنده (نکروکتومی ، قطع عضو از اندام).
پیشگیری از افزایش کلسترول و ایجاد آترواسکلروز اولیه - در افراد سالم و ثانویه - با یک بیماری در حال حاضر تشخیص داده شده است.
اقدامات اصلی پیشگیری اولیه رژیم غذایی سالم ، فعالیت بدنی متوسط ، رها کردن از عادت های بد ، نظارت بر فشار و کلسترول ، معاینات منظم توسط پزشک عمومی است.
برای پیشگیری ثانویه ، لازم است با درمان بیماریهای همزمان ، کاهش فشار خون ، گرفتن استاتین و داروهای ضد پلاکت ، تشخیص به موقع و درمان عوارض شروع شود.
علل آترواسکلروز در این مقاله در ویدئو توضیح داده شده است.