انسولینوم لوزالمعده یک نئوپلاسم نادر است که از سلولهای بتا تشکیل شده است. در اغلب موارد ، چنین نئوپلاسم ماهیت خوش خیم دارد ، اما در 15٪ موارد تشخیص آسیب شناسی نیز بدخیم است.
این آسیب شناسی با وجود فعالیت هورمونی خودمختار مشخص می شود ، که شامل افزایش ترشح انسولین انسولین است که منجر به ایجاد هایپرینسولینولیسم می شود.
انسولین شروع به ایستادگی غیرقابل کنترل می کند ، که باعث بروز سندرم هیپوگلیسمی می شود.
سندرم هیپوگلیسمیک یک مجموعه کامل از علائم نوروگلیکوپنیک و آدرنرژیک است.
در بین انواع مختلف تومورهایی که در بافتهای لوزالمعده تشکیل می شوند و فعالیت هورمونی را افزایش می دهند ، این نوع نئوپلاسم حدود 70٪ را اشغال می کند.
ایجاد هیپوگلیسمی در انسولینوم و طبقه بندی نئوپلاسم ها
بیشتر اوقات ، پیشرفت تومور در افراد 40 تا 60 ساله ثبت می شود. در موارد بسیار نادر ، چنین آسیب شناسی می تواند در کودکی بروز کند.
بروز تومور در هر قسمت از لوزالمعده ممکن است رخ دهد. موارد تشکیل تمرکز پاتولوژیک نه تنها در بدن غده بلکه در دم و سر آن نیز مشاهده شد. اندازه انسولینوم می تواند از 1.5 سانتی متر تا 2 سانتی متر قطر داشته باشد.
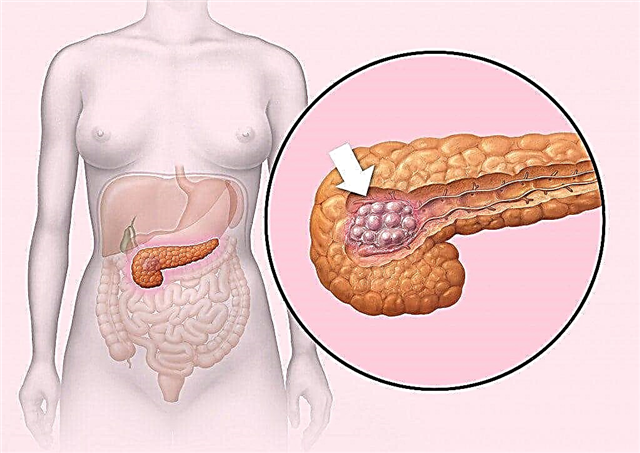 ایجاد هیپوگلیسمی در حضور انسولینوم در بافتهای لوزالمعده با تولید و رها سازی مقدار زیادی انسولین در خون همراه است.
ایجاد هیپوگلیسمی در حضور انسولینوم در بافتهای لوزالمعده با تولید و رها سازی مقدار زیادی انسولین در خون همراه است.
در حالت عادی ، با کاهش میزان گلوکز ، کاهش تولید انسولین توسط سلولهای بتا کاهش می یابد. در سلولهای تمرکز تومور ، این مکانیسم تنظیم مختل می شود ، بنابراین با کاهش مقدار کربوهیدرات ها در خون ، کاهش تولید انسولین مشاهده نمی شود. هورمون اضافی باعث بروز علائم هیپوگلیسمی می شود.
بیشتر اوقات ، ظهور علائم شدید سندرم هیپوگلیسمی در شب ، بر روی معده خالی یا با گرسنگی طولانی مشاهده می شود.
بسته به ماهیت نئوپلاسم ، همه انسولین ها را می توان به دو گروه تقسیم کرد:
- نئوپلاسمهایی که ماهیتی خوش خیم دارند.
- تومورهایی با ماهیت بدخیم.
مطابق با آمار پزشکی ، پیشرفت این آسیب شناسی در زنان بسیار بیشتر از مردان ثبت می شود.
براساس فرض اکثر پزشکان در حال انجام تحقیقات ، دلیل ظهور انسولین در تخلفات در عملکرد دستگاه گوارش است که در نتیجه شکست یک بیماری رخ می دهد.
علاوه بر این ، دلایل زیر ممکن است بر ظهور و پیشرفت انسولینوما در بافت پانکراس انسان تأثیر بگذارد:
- فرسودگی بدن به دلیل طولانی شدن روزه گرفتن.
- سوء جذب کربوهیدرات ها در روده؛
- توسعه انتروکولیت حاد یا مزمن.
- برداشتن معده؛
- قرار گرفتن در معرض سموم روی بافت کبد.
- توسعه گلوکوزوری کلیه؛
- بی اشتهایی همراه با نوروز
- بروز کمبود هورمونهای تیروئید خون.
- ظاهر یک شکل حاد از نارسایی قشر آدرنال با کاهش قند خون و سطح قند.
- مهار عملکرد غده هیپوفیز قدامی.
انسولینوما نوعی بیماری ارثی نیست و نادر است ، اما بسیار بیشتر از سایر انسولین هایی که می توانند به بافت لوزالمعده آسیب برساند.
علائم انسولین لوزالمعده
با پیشرفت پاتولوژی ، دوره های بهزیستی نسبی مشخص می شوند و جایگزین دوره های مظاهر برجسته توسعه هیپوگلیسمی و هیپرآدرنالانینمی واکنشی می شوند.
در طی رفاه نسبی ، آسیب شناسی خود را ضعیف نشان می دهد. در فرد در این دوره از زمان فقط افزایش اشتها رخ می دهد و چاقی ایجاد می شود.
در دوره تظاهرات برجسته هیپوگلیسمی و هایپرآدرنالینینمی واکنشی در نتیجه نقص در عملکرد مکانیسم های سازگاری سیستم عصبی مرکزی و تأثیر عوامل ضد انسولین ، ممکن است یک حمله حاد هیپوگلیسمی ایجاد شود.
بیشتر اوقات ، بروز تشنج در صبح روی معده خالی مشاهده می شود. علاوه بر این ، این پدیده می تواند در صورت استراحت طولانی بین وعده های غذایی ایجاد شود. در طول حمله ، علائم حاکی از افت شدید غلظت گلوکز در خون است. این شاخص می تواند به میزان 2.5 میلی مول در لیتر و حتی در برخی موارد پایین تر باشد.
علائم نوروگلیکوپنی مشخصه این بیماری مشابه اختلالات روانی یا عصبی معمولی است.
بیماران احساس ضعف در عضلات می کنند ، سردرگمی رخ می دهد ، سردردهای شدید ظاهر می شود.
در بعضی موارد ، تشنج ممکن است همراه با آشفتگی روانگردان حرکتی غیرمعمول باشد:
- افزایش اضطراب حرکتی ظاهر می شود.
- یک احساس سرخوشی رخ داده است.
- توهم ظاهر می شود.
- حملات پرخاشگری بدون حرکت وجود دارد.
- ناهماهنگی گفتار ظاهر می شود.
سیستم سمپاتیک و آدرنال در اثر حمله لرزش ، عرق سرد ، ظهور یک احساس غیر منطقی ترس و ایجاد تاکی کاردی در پاسخ به حمله کبد قند خون قرار می گیرد.
با پیشرفت بیشتر حمله ، صرع صرع ظاهر می شود ، از دست دادن هوشیاری مشاهده می شود و کما ایجاد می شود.
تسکین علائم حمله با تجویز داخل وریدی محلول گلوکز انجام می شود.
ایجاد حمله هپوگلیسمی می تواند باعث حمله قلبی و آسیب محلی به سیستم عصبی شود. احتمال ایجاد کما انسولین وجود دارد.
وقوع هیپوگلیسمی مزمن در حضور انسولینوما باعث بروز اختلالات در عملکرد سیستم عصبی مرکزی می شود و این امر منجر به تأثیر در طول مدت مرحله بهزیستی نسبی می شود.
در فاصله بین حملات ، بدتر شدن بینایی و حافظه مشاهده می شود.
بیشتر اوقات ، حتی پس از برداشتن تمرکز تومور ، بیمار از توانایی های فکری کم می کند که منجر به از بین رفتن وضعیت اجتماعی قبلی بیمار می شود.
تشخیص انسولین لوزالمعده
 در معاینه اولیه ، پزشک معالج در نتیجه بررسی از وجود آسیب شناسی در عملکرد لوزالمعده در نزدیکترین بستگان خون مطلع می شود.
در معاینه اولیه ، پزشک معالج در نتیجه بررسی از وجود آسیب شناسی در عملکرد لوزالمعده در نزدیکترین بستگان خون مطلع می شود.
علاوه بر این ، فرایند بررسی زمانی نشان می دهد که اولین علائم حضور اختلالات پاتولوژیک ظاهر می شود.
برای شناسایی وجود انسولینوما ، آزمایش های پیچیده آزمایشگاهی ، معاینات ابزار دیداری و آزمایش های آزمایشگاهی انجام می شود
- یک آزمایش روزه انجام می شود ، که شامل تحریک عمدی هیپوگلیسمی و سه گانه Whipple معمولی از تومور است.
- برای تحریک وضعیت هیپوگلیسمی ، از یک عامل پزشکی استفاده می شود که حاوی انسولین اگزوژن در ترکیب آن است - یک تست سرکوب کننده انسولین انجام می شود. در این حالت مقدار زیادی پپتید C در خون در سطح گلوکز پایین آشکار می شود.
- یک آزمایش تحریک انسولین انجام می شود و شامل تجویز داخل وریدی گلوکاگون یا گلوکز است که باعث تحریک انسولین می شود. با توجه به میزان انسولین خارج شده ، وجود تمرکز تومور داوری می شود.
اگر مطالعات انجام شده نتیجه مثبتی داشته باشد ، مطالعات بعدی نیز انجام می شود.
برای این روش از روشهای تشخیصی زیر استفاده شده است:
- سونوگرافی از لوزالمعده؛
- MRI
- اسكانگري لوزالمعده؛
- آنژیوگرافی انتخابی؛
- سونوگرافی حین عمل پانکراس.
- لاپاروسکوپی تشخیصی.
هنگام انجام معاینه انسولینوم باید از آسیب شناسی هایی مانند:
- هیپوگلیسمی الکلی و دارویی.
- سرطان آدرنال.
- نارسایی هیپوفیز و آدرنال.
- گالاکتوزمی.
- سندرم دامپینگ
آنها پس از انجام مجموعه ای از معاینات لازم ، شروع به درمان تومور می کنند.
درمان انسولین لوزالمعده
 شایع ترین درمان انسولین جراحی است.
شایع ترین درمان انسولین جراحی است.
میزان مداخله جراحی کاملاً به اندازه تمرکز تومور و محل بومی سازی آن بستگی دارد.
در برخی موارد ، انسولینکتومی یا برداشتن بافت پانکراس انجام می شود.
موفقیت جراحی با تعیین پویا سطح گلوکز در بدن در حین مداخله ارزیابی می شود.
در نتیجه عمل ، عوارض بعد از عمل ظاهر می شود که به شرح زیر است:
- آبسه شکمی ایجاد می شود.
- فیستولهای لوزالمعده تشکیل می شود.
- پریتونیت ایجاد می شود.
در صورت عدم وجود محل تومور ، پس از درمان محافظه کارانه ، از روشهای جلوگیری از ایجاد هیپوگلیسمی استفاده می شود ، تشنج با استفاده از گلوکاگون ، آدرنالین ، گلوکوکورتیکوئیدها و نوراپی نفرین کنترل می شود.
در مرحله اولیه توسعه پاتولوژی ، به بیماران توصیه می شود که دارای مقدار زیادی کربوهیدرات باشند.
در صورت مشاهده علائم بدخیمی ضایعه تومور ، دوره های شیمی درمانی با استفاده از داکسوروبیسین یا استرپتوزوتوسین انجام می شود.
شیمی درمانی فشرده بهبودی را تضمین نمی کند و خطر مرگ را تا 60٪ افزایش می دهد
فراوانی درمان کامل هنگام استفاده از روش جراحی درمان به 90٪ می رسد.
در طول درمان نئوپلاسم ها ، رژیم باید بطور اساسی بررسی شود ؛ علاوه بر این ، از رژیم غذایی کسری نیز باید استفاده شود. تعداد دفعات وعده های غذایی حداقل باید پنج بار در روز باشد. و بخش هایی از مصرف مواد غذایی باید اندک باشد.
تمام بیماران مبتلا به انسولینوم مشخص شده باید با یک متخصص غدد و متخصص مغز و اعصاب در یک حساب کاربری پزشکی قرار بگیرند.
برای جلوگیری از ایجاد وضعیت هیپوگلیسمی می توان از روش های جایگزین درمانی استفاده کرد که می تواند سطح قند خون بیمار را به طور مؤثر کنترل کند.
پیش آگهی انسولینوم
 احتمال بهبودی بیمار پس از برداشتن جراحی از محل تومور از 65 تا 80 درصد است.
احتمال بهبودی بیمار پس از برداشتن جراحی از محل تومور از 65 تا 80 درصد است.
هرچه زودتر تشكیل پاتولوژیك تشخیص داده شود ، احتمال بهبودی بیمار پس از معالجه مناسب بیشتر است و تغییراتی كه به راحتی در عملکرد سیستم عصبی رخ می دهد اصلاح می شود.
شروع مرگ پس از عمل در 5-10٪ موارد مشاهده شده است. حدود 3٪ از بیماران عود پس از عمل می کنند.
از هر ده بیمار یک نفر تخریب بدخیم تمرکز تومور دارد. در این حالت ، رشد مخرب تومور ثابت می شود. همزمان با رشد تمرکز اصلی ، ایجاد متاستاز در اندام ها و سیستم های دوردست بدن بیمار رخ می دهد.
در صورت وجود بدخیمی ، پیش آگهی نامطلوب است ، فقط حدود 60٪ از بیماران به مدت دو سال بعد از عمل زنده می مانند.
اگر سابقه بیماری وجود داشته باشد ، بیماران باید رژیم خود را تنظیم کرده و عادت های بد را رها کنند. علاوه بر این ، شما باید حداقل یک بار در سال معاینه را در یک مرکز پزشکی انجام دهید. معاینه لزوماً شامل تعیین سطح گلوکز در پلاسمای خون بیمار است.
به عنوان یک قاعده ، توسعه پاتولوژی منجر به بروز و پیشرفت لوزالمعده در بدن بیمار می شود.
انسولینوما در این مقاله در فیلم توضیح داده شده است.