کیفیت زندگی افراد مبتلا به دیابت اغلب در معرض خطر است. علاوه بر آسیب به مغز ، کلیه ها ، آنالایزر بینایی و سیستم عصبی ، نقش مهمی به سندرم پای دیابتی (SDS) داده می شود. مهمترین تظاهرات پاتولوژی بروز زخمهای مزمن ، ایسکمی بحرانی و آسیب شناسی استخوان ها و مفاصل از طبیعت غیر عفونی است. زخم ها خطرناک ترین بیماری محسوب می شوند ، زیرا اتصال یک عفونت ثانویه مستلزم ایجاد گانگورن و از بین رفتن اندام است.
پای دیابتی - شرایطی که متخصص غدد درون ریز درگیر آن می شوند. در کشورهای خارجی ، podiatry در حال مطالعه این موضوع است ، با این حال ، در کشور ما این علم جوان محسوب می شود ، برخی از متخصصان باریک غایب هستند.
مفاهیم کلی
اندامهای تحتانی در طول زندگی در معرض استرس قابل توجهی قرار دارند. تمام وزن بدن به عناصر ساختاری پا منتقل می شود. به همین دلیل است که آسیب رساندن به رگ های خونی ، الیاف عصبی و دستگاه استخوانی در مقابل دیابت قندی باعث ایجاد آسیب و تغییر شکل پا می شود.
سندرم پای دیابتی یک عارضه مستقل محسوب می شود که در پس زمینه سایر آسیب های مزمن (رتینوپاتی ، نفروپاتی ، آنژیوپاتی ، نوروپاتی) رخ می دهد. اندام تحتانی دستخوش تحولات آناتومیکی و فیزیولوژیکی می شود که با فرآیندهای چرکی و نکروزه ظاهر می شوند.
مکانیسم توسعه
در دیابت قندی ، کمبود هورمون پانکراس انسولین انسولین مطلق (1 نوع بیماری) یا نسبی (2 نوع بیماری) وجود دارد. چنین فرایندهایی منجر به سطح بالای گلوکز در خون و اختلالات کلیه فرایندهای متابولیک می شوند. پای دیابتی نتیجه سایر عوارض دیررس بیماری زمینه ای است: نوروپاتی ، آنژیوپاتی ، پوکی استخوان.
نوروپاتی دیابتی
این وضعیت باعث بروز زخم های استوایی در هر دیابتی دوم می شود. مقادیر بالای گلوکز ، باعث ایجاد آسیب به ساختارهای عصبی (سلولها ، الیاف ، گیرنده ها) می شود که به نوبه خود ، با اختلال در انتقال ایمپال ها مشخص می شوند. علاوه بر این ، آسیب عصبی نیز در اثر آنژیوپاتی ایجاد می شود که تقریباً در هر دیابتی رخ می دهد و منجر به گرسنگی اکسیژن عناصر عصبی می شود.
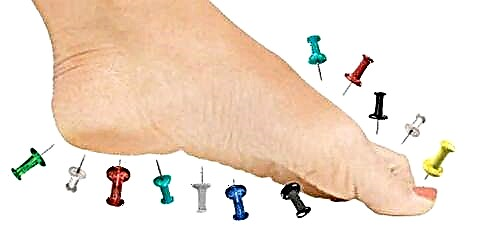
آسیب عصبی در دیابت قندی یکی از محرکهای ایجاد پای دیابتی است
نقض حساسیت باعث آتروفی دستگاه عضلانی پا می شود. تغییر شکل ایجاد می شود ، که با تجلی زیر همراه است:
- کراتینه شدن پوست در مکانهایی که فشار مداوم دارند.
- هماتوم؛
- ظاهر ذرت؛
- تشکیل سایتهای نکروز پوست.
- بروز زخم
استئوآرتروپاتی دیابتی
آسیب شناسی دیگری که بر اساس آن پای دیابتی ایجاد می شود. این بیماری نادر است (فقط 1٪ از افراد دیابتی) و با آسیب شناسی ساختارهای استخوانی مشخص می شود. نام دوم استئوآتروپاتی "پای چاركوت" است.
نکات اصلی که همراه با بروز پوکی استخوان است:
- نقض درونی
- اختلالات گردش خون با افزایش جریان خون پایه.
- کاهش تعداد سلولهای استخوانی جوان که مسئول تشکیل ماتریس هستند.
- تغییر شکل عناصر استخوانی فردی.
- دررفتگی ها ، فرورفتگی ها و شکستگی ها ظاهر می شوند.

استئوآرتوپاتی یک آسیب شناسی است که همراه با آسیب به استخوان های پا است
مهم! این روند اغلب بر استخوانهای انگشتان دست ، تارسی ، و غالباً مچ پا تأثیر می گذارد.
آنژیوپاتی دیابتی
این یک ضایعه عروقی از کالیبرهای مختلف است ، که علیه آن سندرم پای دیابتی ایجاد می شود. تظاهرات زنده آترواسکلروز و انسداد است که عمدتاً در زیر زانو اتفاق می افتد. فرآیندهای مشابه در فرآیندهای چرکی و نکروز قابل توجه تلقی می شوند ، که در مقابل پس زمینه پای دیابتی از نوع ایسکمیک تجلی می یابد.
عوامل تحریک آمیز
تعدادی از صدمات وجود دارد که به نظر می رسد مشکلات جزئی است ، اما در مقابل زمینه دیابت می تواند آسیب شناسی جدی تری ایجاد کرده و به عوامل تحریک کننده پای دیابتی تبدیل شود.
این گروه شامل ناخن های درشت ، تغییر رنگ صفحات ناخن به دلیل انتخاب کفش های تنگ ، خونریزی یا ضایعات قارچی نادرست انتخاب شده است. تشکیل ذرت و ذرت. این همچنین شامل آسیب مکانیکی تصادفی به تمامیت پوست ، پاشنه های ترک خورده ، تغییر شکل در اثر استخوان های بزرگ شده است.
طبقه بندی
جدایی یکنواخت و به طور کلی پذیرفته شده است. سه شکل اصلی این سندرم وجود دارد:
 نوروپاتی دیابتی و درمان آن
نوروپاتی دیابتی و درمان آن- پای آلوده از نوع نوروپاتی (60-65٪ موارد) - در برابر زمینه دیابت طولانی مدت ایجاد می شود ، همراه با سایر عوارض. پوست تغییر نمی کند ، نبض روی شریان ها حفظ می شود ، همه انواع حساسیت به شدت مختل می شوند ، دردی وجود ندارد.
- پای گنگنر از نوع ایسکمیک (10-15٪ موارد) - بیماران از درد شدید شکایت می کنند ، پوست روی پاها دارای رنگ مایل به آبی ، لمس سرد است. موج دار به شدت کاهش می یابد ، اما حساسیت کافی است. اصولاً بیماران به طور همزمان از فشار خون بالا رنج می برند ، سطح قابل توجهی از کلسترول خون را دارند.
- پای مخلوط (20-25٪ موارد).
اگر بیمار آسیب شناسی ایسکمیک داشته باشد ، در تشخیص از طبقه بندی وضعیت انسداد اندام تحتانی استفاده می شود:
- 1 - عدم وجود علائم (در 70٪ موارد).
- 2a - درد هنگام پیاده روی بیش از 200 متر؛
- 2b - درد هنگام راه رفتن کمتر از 200 متر؛
- 3 - درد در استراحت کامل؛
- 4a - آسیب شناسی استوایی به همراه درد؛
- 4b - آسیب شناسی استوایی بی درد.

گرفتگی متناوب - نشانه ای از آسیب به اندام تحتانی ، که هنگام راه رفتن با درد آشکار می شود
طبقه بندی ضایعات اولسراتیو در سندرم پای دیابتی:
- 0 درجه - تمامیت پوست شکسته نمی شود.
- 1 درجه - زخم استوایی که به صورت سطحی قرار دارد.
- 2 درجه - زخم استوایی که روی لایه های عمیق پوست تأثیر می گذارد.
- درجه 3 - التهاب چرکی ساختارهای استخوانی یا تشکیل آبسه؛
- درجه 4 - گانگرن ، که دارای یک توصیف واضح است.
- 5 درجه - گانگرن معمولی ، که در آن قطع عضو اورژانس انجام می شود.
تقسیم به گروههای از فرآیند عفونی که در طول آسیب شناسی پای دیابتی رخ داده است:
- هیچ فرآیند عفونی وجود ندارد - زخم یا زخم استوایی تخلیه چرکی ندارد و علائمی از واکنش التهابی وجود ندارد.
- عفونت خفیف - چندین علائم التهاب ظاهر می شود (ادم ، قرمزی ، درد ، هایپرترمی موضعی). هایپرمیا در لبه زخم یا زخم از هر طرف بیش از 2 سانتی متر قطعه می گیرد.
- عفونت متوسط - همراه با لنفانژیت ، تشکیل آبسه ، گانگرن. این روند شامل عناصر ساختاری عمیق است.
- عفونت درجه ای برجسته - علائم مسمومیت شدید بدن ، کاهش فشار خون ، افزایش ضربان قلب ، قند خون بالا ، آزوتمی وجود دارد.
علائم آسیب شناسی
هر نوع عارضه ممکن است همراه با ضایعات چرکی نکروتیک باشد. علائم پای دیابتی به این بستگی دارد که آیا این بیماری با آسیب شناسی حاد جراحی همراه است ، که در آن مراقبت های فوری جراحی ضروری است یا خیر. در غیاب آن ، نوع پای دیابتی براساس شکایات بیماران قابل تفکیک است.
اولین علائم نوع نوروپاتیک با درد درد که در پاها ، پاها ، باسن بروز می کند ، آشکار می شود. سندرم درد پس از حرکت کاهش می یابد ، تغییر در وضعیت اندام تحتانی. بیماران از کاهش حساسیت ، سوزن سوزن شدن ، ناراحتی ، سوزش ، احساس احساس غاز غاز شکایت دارند. تظاهرات مکرر افزایش تورم ، ضعف عضلات است.

تجلی واضح از درد ، نشانه ای از پای دیابتی با ماهیت عصبی است
علائم نوع ایسکمیک پا به شرح زیر است:
- درد شدید در پاها هنگام راه رفتن؛
- بیماران مجبور به توقف می شوند تا سندرم درد کاهش یابد.
- دردی که وقتی بیمار در وضعیت افقی قرار دارد رخ می دهد و بعد از نشستن بیمار ناپدید می شود.
- گرفتگی ، به خصوص در شب.
- احساس سرما در انگشتان پا
معاینه بینایی بیماران
جدول نکات اصلی را نشان می دهد که امکان تمایز انواع پای دیابتی را نشان می دهد.
آسیب شناسی ایسکمیک | آسیب شناسی یک طبیعت نوروپاتیک |
پوست مایل به آبی مایل به آبی ، لمس سرد ، ترک های قابل مشاهده است | رنگ و دمای پوست تغییر نمی کند ، مناطقی از ضخیم شدن اپیدرم ظاهر می شود که قابلیت لایه برداری دارند |
عدم تغییر شکل پا | تغییر شکل شدید اندام ، تورم قابل توجه |
نبض شریانی به شدت کاهش می یابد یا کاملاً وجود ندارد | ضربان شریانی در شرایط مناسب |
مناطق نکروتیکی که از نظر بصری قابل مشاهده هستند ، زخم های استوایی دارای حساسیت بالایی ، دردناک هستند | زخم های استوایی با درد همراه نیستند |
علائم واضح | علائم کمی هستند |
مهم! عکس ها و تصاویر جلوه های بصری آسیب شناسی را می توان در وب سایت یا صفحات ادبیات تخصصی یافت.
تشخیصی
تعیین به موقع این سندرم باعث کاهش سرعت پیشرفت بیماری ، انتخاب روش درمانی مناسب و جلوگیری از لزوم قطع عضو اندام تحتانی خواهد شد. اول از همه ، متخصص جمع آوری داده ها در مورد بیماری زمینه ای و وجود شکایات را روشن می کند. بعد ، معاینه اندام تحتانی: پلانتار و پشتی ، فاصله بین انگشتان.
این متخصص رنگ پوست ، دمای آن ، وجود مو را روشن می کند. تورگور و خاصیت ارتجاعی پوست ، نبض شریان ها ، وجود پف و پوستی و نقایص استوایی را ارزیابی می کند. اگر پزشک نتواند به نبض روی شریان های محیطی گوش دهد ، داپپلوگرافی با یک دستگاه قابل حمل انجام می شود.

داپلروگراف قابل حمل - دستگاهی که به شما امکان گوش دادن به وجود پالس در شریانهای محیطی را می دهد
با کمک یک متخصص مغز و اعصاب ، وضعیت حساسیت ارزیابی می شود:
- لمسی - تک رنگ؛
- درد - با چکش با سوزن در پایان؛
- لرزش - چنگال تنظیم.
- دما - اشیاء سرد و گرم.
رادیوگرافی به شما اجازه می دهد وضعیت عناصر داخلی و دستگاه استخوانی را روشن کنید. برای تجسم بهتر ، از دو عکس پروژکشن استفاده می شود.
نمونه ها
روش های خاص برای تعیین وجود آسیب شناسی:
- نمونه آلکسیف تغییر دمای اندام تحتانی پس از پیاده روی را ارزیابی می کند. در بیماران مبتلا به آسیب شناسی گردش خون ، شاخص ها پس از 400 متر از 1-2 درجه سانتی گراد کاهش می یابد.
- نمونه ماربورگ. در برابر رنگ پررنگ سطح کف پا ، لکه های آبی به وضوح دیده می شود.
- هالمارک Ratshaw. بیمار روی یک سطح سخت دراز کشیده ، هر دو پا را بالا می برد و از روی آنها عبور می کند. در عرض چند دقیقه ، رنگ پریدگی پاها ظاهر می شود.
- نمونه Cazascu. در سطح جلوی در امتداد کل پا با یک جسم بلانت انجام می شود. نقض خون رسانی باعث شکست شدید هیپرمی بر روی پوست می شود.
معاینه در بیمار
هنگام تأیید سندرم پای دیابتی ، بیمار در یک بیمارستان غدد درون ریز برای اصلاح وضعیت و تجویز درمانی در بیمارستان بستری می شود. روشهای تحقیق اجباری در این مرحله عبارتند از:
- معاینه و تپش پا ، روشن شدن حساسیت؛
- در حضور زخمهای استوایی - تلقیح باکتریایی محتویات با آنتی بیوتیکگرام؛
- اسکن مضاعف شریان ها - سونوگرافی ، که باعث می شود وضعیت رگ ها و گردش خون از طریق آنها روشن شود.
- شریان نگاری اندام تحتانی - روش رادیوپلاک ، که با معرفی یک محیط کنتراست و انجام اشعه X بیشتر انجام می شود.
- oximetry - روشن شدن وجود ایسکمی ، درجه آن؛
- پرتونگاری ، CT ، MRI - بررسی وضعیت ساختارهای داخلی پا؛
- آزمایش های آزمایشگاهی (تست های عمومی ، خون برای قند ، بیوشیمی ، انعقاد خون)
- معاینه توسط متخصص مغز و اعصاب ، نفرولوژیست ، بینایی سنج.

آزمایش قند خون یک روش تشخیصی اجباری است که به شما امکان می دهد میزان غرامت دیابت را تعیین کنید
ویژگی های درمانی
مشکل درمان عوارض دیابت کاملاً برطرف نشده است. مانند گذشته ، نیمی از کل بیمارانی که تحت قطع عضو اندام تحتانی قرار دارند دیابتی هستند. آنها شروع به درمان آسیب شناسی با علت آن - هایپرگلیسمی می کنند. جبران دیابت با حفظ گلوکز تا 6 میلی مول در لیتر و هموگلوبین گلیکوزی شده تا 6.5٪ بسیار مهم است.
برنامه درمانی شامل تخلیه اندام بیمار است که برای هر نوع عارضه خصوصاً بعد از جراحی ، اجباری تلقی می شود. این اقدامات با هدف کاهش التهاب ، تورم ، جلوگیری از آسیب به خود زخم انجام می شود. بهبودی سریع صورت می گیرد. زخمهایی که برای چند ماه یا حتی سالها بهبود نیافته اند در 6 هفته اپی تلی می شوند.
استراحت و تختخواب در این حالت مؤثر نیست. یک جایگزین کفش های درمانی است که می تواند از مواد پزشکی یا در خانه تهیه شود (به عنوان مثال کفش ورزشی قدیمی). خصوصیت چنین کفش هایی این است که نوک انگشتان یا پاشنه پا باز می ماند.
داروهای مورد استفاده در درمان سندرم:
- داروهای گردش خون
- عوامل کاهش کلسترول خون
- داروهایی که بر وضعیت تون دیواره عروقی تأثیر می گذارد
درمان زخم گرمسیری
اول از همه ، گوشه هایی که در امتداد لبه های زخم تشکیل شده اند برداشته می شوند. با پوست سر و قیچی خارج می شود. در صورت لزوم آبسه ها را باز کنید ، مناطق نکروز را تا حد امکان پاک کنید.
درمان محلی از این قاعده پیروی می کند: "نقص های مرطوب نیاز به رطوبت مرطوب کننده دارند ، و خشک آن ها به خشک نیاز دارند." مركز زخم اگزودات با دیوكسیدین ، محلول هایپرتونیك ، میرامیستین ، كلرهگزیدین درمان می شود. تعداد دفعات درمان به صورت جداگانه (معمولاً 2 بار در روز) انتخاب می شود. اجازه دهید نقصها را با محلول حاوی ید پوویدون-ید ، از خارج - کرمها و پمادهای ضد التهابی (Ibuprofen ، Hydrocortisone) روغنکاری کنید.

آماده سازی برای درمان نقص های زخمی "مرطوب"
مهم! از محلول 5٪ ید ، درخشان سبز ، محلول پرمنگنات پتاسیم برای درمان نقایص زخم استفاده نمی شود.
زخم های تروفیک و نکروز با علائم عفونت با داروهای ضد باکتریایی درمان می شوند. انتخاب وجوه بعد از بذر باکتری و روشن شدن حساسیت میکروارگانیسم ها به آنتی بیوتیک ها انجام می شود.
اطلاعات بیشتر در مورد درمان پای دیابتی را در این مقاله بخوانید.
درمان جراحی
مداخله جراحی برای سندرم پای دیابتی علائم زیر را دارد:
- فرآیند عفونی که زندگی بیمار را تهدید می کند.
- التهاب عناصر استخوانی ، آرتروز.
- نقص عمیق ulcerative؛
- نقص قابل توجهی پس از عملیات قبلی
- ایسکمی بحرانی ، در صورت عدم وجود منع مصرف.
در چنین شرایطی قطع عضو لازم است. قد بسته به سطح بافتهای زنده ، میزان بحرانی بودن آن توسط پزشك عامل تعیین می شود.تصحیح نارسایی شریانی با استفاده از مداخلات آنژیوژنتیکی انجام می شود: آنژیوپلاستی بالون ، قرارگیری استنت ، جراحی بای پس ، آنداردرکتومی.
نوآوری در درمان
پزشکان کوبایی یک روش نوآورانه از درمان را پیشنهاد داده اند که با هدف جلوگیری از پیشرفت پاتولوژی ، کاهش خطر ابتلا به گانگرن ، تسریع در بازسازی بافت ها و بهبود نقص انجام می شود. آماده سازی کوبا Eberprot-P توسط یک فاکتور رشد اپیدرمی انسانی نوترکیب برای سلول های سالم نشان داده می شود. رژیم درمانی به صورت جداگانه در هر مورد بالینی انتخاب می شود. متأسفانه ، خرید این ابزار در حوزه عمومی در حال حاضر مشکل ساز است.

Eberprot-P - دارویی تزریقی است که در درمان پای دیابتی مورد استفاده قرار می گیرد
داروهای مردمی
استفاده از گیاهان دارویی یکی از روشهای کمکی برای درمان این سندرم است. بهره وری استفاده از برگ ها و انواع توت ها را نشان داده است. لازم است انواع توت ها را به رژیم غذایی روزانه (حداکثر 3 لیوان در روز) وارد کنید و چای درمانی معطر از برگ ها دم می شود.
یکی دیگر از راه حل های درمانی برگ برگ است. کمپرس از آنها ساخته می شود ، که قبلاً پا را با محلول Furacilin درمان کرده و با مقدار کمی عسل روغنکاری کرده اید. برگهای گیاه در بالا ثابت است. صبح و عصر روش را تکرار کنید.
شستشوی نقایص پوست با جوشانده میوه های گیلاس خشک انجام می شود. یک قاشق غذاخوری مواد اولیه را درون یک لیوان آب جوش ریخته ، به جوش آورده و برای مدت زمان 15 دقیقه روی حرارت کم صاف کرده و فیلتر می کنیم. راه حل آماده استفاده است.
جزئیات بیشتر در مورد درمان پای دیابتی در منزل را می توانید در این مقاله مشاهده کنید.
مراقبت از پا دیابتی
شرط لازم این است که روزانه شستن پاهای خود را با صابون و آب گرم انجام دهید. سپس لازم است پوست کاملاً خشک شود اما آنها را مالش ندهید. مراقبت از پا شامل معاینه خود به خود برای تعیین خشکی پوست ، آسیب ، تاول ، خراش ، ذرت ، ناخن های درشت است.
پوست از نظر قرمزی ، درد در مناطق خاص و افزایش دمای موضعی بررسی می شود. اگر زخم یا کالوس کشف شده باشد ، باز کردن خود آنها ممنوع است. محل را با نوار کمک ببندید ، کفش تغییر دهید و مشکل را به پزشک گزارش دهید.

انتخاب مناسب کفش یک اقدام پیشگیرانه در ایجاد عوارض است
قوانین زیر خطر عوارض را کاهش می دهد:
- لازم است ناخن های خود را بعد از حمام برش دهید (نرم تر می شوند).
- گوشه های صفحه ناخن را قطع نکنید.
- پیاده روی باید در کفش های راحت و با اندازه مناسب انجام شود تا تنگ نشود و کالوس ها را مالش ندهد)؛
- برهنه نرو؛
- کفش با پاشنه خودداری کنید؛
- جوراب ها باید از پارچه های طبیعی ساخته شوند.
- در صورت لزوم ، از کفش های ارتوپدی استفاده کنید.
- هنگام استحمام ، دمای آب را با دستان خود و نه با پای خود بررسی کنید (حساسیت به شدت کاهش می یابد)؛
- از پاهای خود عبور نکنید.
رعایت توصیه های متخصصان ، حمایت از گلیسمی بهینه و مراقبت روزانه از پا عواملی است که می تواند خطر ایجاد پای دیابتی را کاهش دهد و در صورت بروز ، پیشرفت را کندتر کند.