دهه گذشته با افزایش 2 برابری تعداد مبتلایان به دیابت در جهان مشخص می شود. یکی از دلایل عمده مرگ در بیماری "شیرین" نفروپاتی دیابتی است. سالانه تقریباً 400 هزار بیمار در اواخر مرحله نارسایی مزمن کلیه ایجاد می کنند که نیاز به همودیالیز و پیوند کلیه دارد.
عارضه یک فرآیند پیشرونده و برگشت ناپذیر (در مرحله پروتئینوری) است که به مداخله واجد شرایط فوری و اصلاح وضعیت دیابت نیاز دارد. درمان نفروپاتی در دیابت در مقاله مورد بررسی قرار گرفته است.
عوامل پیشرفت بیماری
قند زیاد که از نظر بیماران مشخص است ، محرک ایجاد عوارض است. این قند خون است که عوامل دیگر را فعال می کند:
- فشار خون داخل جمجمه (افزایش فشار داخل گلومرول کلیه ها).
- فشار خون شریانی سیستمیک (افزایش فشار خون کل)
- هایپرلیپیدمی (مقادیر زیاد چربی در خون).
این فرایندها منجر به آسیب دیدن ساختارهای کلیوی در سطح سلولی می شوند. استفاده از رژیم غذایی با پروتئین بالا (همراه با نفروپاتی ، بنابراین افزایش مقدار پروتئین در ادرار ، که منجر به پیشرفت حتی قوی تری از آسیب شناسی می شود) و کم خونی از عوامل مهم دیگری محسوب می شوند.
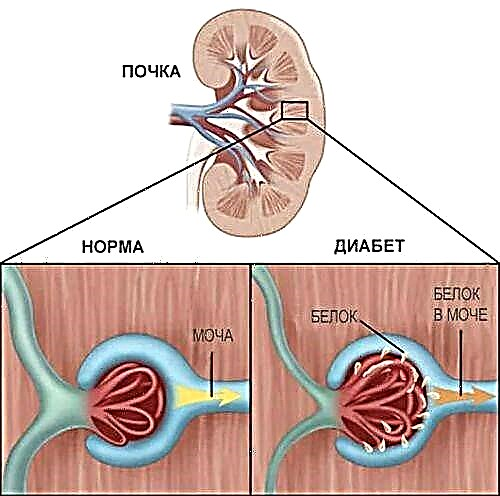
بروز پروتئین در ادرار نشانه اصلی نفروپاتی در دیابت است
طبقه بندی
تقسیم مدرن آسیب شناسی کلیه ها در پس زمینه دیابت 5 مرحله دارد ، دو مورد اول بالینی در نظر گرفته شده و بقیه بالینی هستند. تظاهرات بالینی تغییرات مستقیم در کلیه ها است ، علائم آشکار پاتولوژی وجود ندارد.
متخصص می تواند تعیین کند:
- بیش فعالی کلیه ها.
- ضخیم شدن غشای زیرزمین گلومرولی.
- گسترش ماتریس mesangial.
در این مراحل ، هیچ تغییری در تجزیه و تحلیل کلی ادرار ایجاد نمی شود ، فشار خون اغلب طبیعی است ، هیچ تغییر محسوسی در عروق فوندوس مشاهده نمی شود. مداخله به موقع و تعیین وقت درمان می تواند سلامت بیمار را بازیابی کند. این مراحل برگشت پذیر تلقی می شوند.
مراحل بالینی:
- شروع نفروپاتی دیابتی؛
- نفروپاتی دیابتی شدید؛
- اوره
درمان قبل از دیالیز
درمان شامل پیروی از رژیم غذایی ، اصلاح متابولیسم کربوهیدرات ، کاهش فشار خون و ترمیم متابولیسم چربی است. نکته مهم دستیابی به جبران دیابت از طریق انسولین درمانی یا استفاده از داروهای کاهش دهنده قند است.

نفرولوژیست - متخصصی که با مشکلات کلیوی در بیماران مبتلا به دیابت سروکار دارد
درمان غیر دارویی براساس نکات زیر است:
- افزایش فعالیت بدنی اما در حد معقول؛
- خودداری از سیگار کشیدن و نوشیدن الکل؛
- محدود کردن تأثیر موقعیتهای استرس زا؛
- بهبود پیش زمینه روانشناختی.
رژیم درمانی
تصحیح تغذیه نه تنها در رد كربوهیدراتهای هضم كننده سریع ، كه معمولاً برای دیابت قندی است ، بلكه مطابق با اصول جدول شماره 7 است. یک رژیم غذایی متعادل با کم کربوهیدرات توصیه می شود ، که می تواند بدن بدن بدن را از مواد مغذی ، ویتامین ها و عناصر کمیاب لازم اشباع کند.
مقدار پروتئین دریافت شده در بدن نباید بیش از 1 گرم در هر کیلوگرم از وزن بدن در روز باشد ، همچنین برای بهبود وضعیت رگ های خونی ، از بین بردن کلسترول "بد" لازم است سطح لیپیدها را پایین بیاورید. محصولات زیر باید محدود باشد:
- نان و ماکارونی؛
- مواد غذایی کنسرو؛
- مارینادها؛
- گوشت دودی؛
- نمک؛
- مایع (حداکثر 1 لیتر در روز)؛
- سس ها
- گوشت ، تخم مرغ ، چربی.

پیروی از رژیم غذایی کم پروتئین ، پایه ای برای درمان نفروپاتی است
چنین رژیم غذایی در دوره تحمل فرزند ، با پاتولوژی های حاد ماهیت عفونی ، در دوران کودکی منع مصرف دارد.
تصحیح قند خون
از آنجا که قند خون بالا است که محرک توسعه نفروپاتی دیابتی محسوب می شود ، لازم است تمام تلاش خود را بکنید تا سطح قند در حد مجاز باشد.
شاخص بالای 7٪ برای آن دسته از بیمارانی که خطر ابتلا به بیماری هایپوگلیسمی را دارند و همچنین برای بیمارانی که بیماری قلبی دارند و انتظار می رود امید به زندگی آنها محدود باشد ، مجاز است.
با انسولین درمانی ، اصلاح وضعیت با بررسی داروهای مورد استفاده ، تجویز آنها و رژیم های دوز انجام می شود. بهترین رژیم تزریق انسولین طولانی مدت 1-2 بار در روز و یک داروی "کوتاه" قبل از هر وعده غذایی در بدن محسوب می شود.
داروهای کاهش دهنده قند برای درمان نفروپاتی دیابتی نیز از ویژگی های استفاده آن هستند. در هنگام انتخاب ، لازم است روش های از بین بردن مواد فعال از بدن بیمار و فارماکودینامیک داروها در نظر گرفته شود.
نکات مهم
توصیه های مدرن متخصصان:
 آنژیوپاتی دیابت
آنژیوپاتی دیابت- بیگوانیدها به دلیل خطر ابتلا به کما اسیدوز لاکتیک برای نارسایی کلیه استفاده نمی شوند.
- به دلیل این که باعث احتباس مایعات در بدن می شود ، تیازولینسیونون ها تجویز نمی شوند.
- گلی بن کلامید به دلیل آسیب شناسی کلیه می تواند باعث کاهش جدی قند خون شود.
- با پاسخ طبیعی بدن ، Repaglinide ، Gliclazide مجاز است. در صورت عدم اثربخشی ، انسولین درمانی نشان داده می شود.
تصحیح فشار خون
عملکرد مطلوب کمتر از 140/85 میلی متر جیوه است. با این حال ، هنر. این تعداد کمتر از 120/70 میلی متر RT است. هنر همچنین باید اجتناب شود. اول از همه ، گروههای زیر از داروها و نمایندگان آنها برای درمان استفاده می شوند:
- مهار کننده های ACE - لیزینوپریل ، انالاپریل.
- مسدود کننده های گیرنده آنژیوتانسین - Losartan ، Olmesartan؛
- سالورتیک - فوروزیمید ، اینداپامید؛
- مسدود کننده های کانال کلسیم - Verapamil.

تصحیح شاخص های فشار خون - مرحله ای از درمان مؤثر
مهم! دو گروه اول می توانند در صورت حساسیت فردی به اجزای فعال جایگزین یکدیگر شوند.
اصلاح اختلالات متابولیسم چربی
بیماران مبتلا به دیابت ، بیماری مزمن کلیه و دیس لیپیدمی با خطر بالای آسیب شناسی از قلب و عروق خونی مشخص می شوند. به همین دلیل کارشناسان توصیه می کنند در صورت بروز بیماری "شیرین" ، شاخص های چربی خون را اصلاح کنند.
مقادیر معتبر:
- برای کلسترول - کمتر از 4.6 میلی مول در لیتر؛
- برای تری گلیسیریدها - کمتر از 2.6 میلی مول در لیتر ، و در مورد بیماری های قلب و عروق خونی - کمتر از 1.7 میلی مول در لیتر.
این درمان از دو گروه اصلی دارو استفاده می کند: استاتین و فیبرات. درمان استاتین از زمانی شروع می شود که سطح کلسترول به 3.6 میلی مول در لیتر برسد (به شرطی که هیچ بخشی از سیستم قلبی عروقی وجود نداشته باشد). اگر آسیب شناسی های همزمان وجود داشته باشد ، درمان باید با هر مقدار کلسترول شروع شود.
استاتین ها
آنها شامل چندین نسل از داروها (لوواستاتین ، فلوواستاتین ، آتورواستاتین ، روزوواستاتین) هستند. داروها قادر به حذف کلسترول اضافی از بدن ، کاهش LDL هستند.

آتورواستاتین - نماینده داروهای کاهش دهنده چربی
استاتین مانع از عملکرد آنزیم خاص مسئول تولید کلسترول در کبد می شود. همچنین ، داروها تعداد گیرنده های لیپوپروتئین با چگالی کم در سلول ها را افزایش می دهند ، که منجر به دفع گسترده دومی از بدن می شود.
الیاف
این گروه از داروها دارای مکانیسم متفاوت عمل هستند. ماده فعال می تواند روند انتقال کلسترول را در سطح ژن تغییر دهد. نمایندگان:
- فنوفیبات؛
- کلوفیبراسیون؛
- سیپروفیبات
تصحیح نفوذپذیری فیلتر کلیوی
شواهد بالینی نشان می دهد که اصلاح قند خون و مراقبت های فوری ممکن است همیشه از ایجاد آلبومینوری جلوگیری کند (شرایطی که مواد پروتئینی در ادرار ظاهر می شوند ، که این طور نیست).
به عنوان یک قاعده ، یک نفروپروکتور سولوداکسید تجویز می شود. این دارو برای بازگرداندن نفوذپذیری گلومرولهای کلیوی استفاده می شود و در نتیجه باعث کاهش دفع پروتئین از بدن می شود. سولوداکسید درمانی هر 6 ماه یکبار نشان داده می شود.
بازیابی تعادل الکترولیت
رژیم درمانی زیر استفاده می شود:
- با مقادیر زیاد پتاسیم در خون مبارزه می کند. از محلول گلوکونات کلسیم ، انسولین با گلوکز ، محلول بی کربنات سدیم استفاده کنید. ناکارآمدی داروها نشانگر همودیالیز است.
- از بین بردن آزوتمی (مقادیر بالای مواد نیتروژن در خون). enterosorbents (کربن فعال ، Povidone ، Enterodesum) تجویز می شوند.
- تصحیح مقادیر زیاد فسفات و تعداد کم کلسیم. محلول کربنات کلسیم ، سولفات آهن ، Epoetin-beta معرفی می شود.

تزریق درمانی یکی از مراحل درمانی نفروپاتی دیابتی است
درمان مرحله پایانی نفروپاتی
طب مدرن در آخرین مرحله از نارسایی مزمن کلیه ، 3 روش اصلی درمانی را ارائه می دهد ، که می تواند عمر بیمار را تمدید کند. این موارد شامل همودیالیز ، دیالیز صفاقی و پیوند کلیه است.
دیالیز
این روش شامل انجام تصفیه سخت افزاری خون است. برای این کار ، پزشک دسترسی وریدی را ایجاد می کند که از طریق آن خون گرفته می شود. سپس وارد دستگاه "کلیه مصنوعی" می شود ، در آنجا پاک می شود ، با مواد مفید غنی می شود و همچنین به بدن باز می گردد.
از مزایای روش عدم نیاز روزانه (معمولاً 2-3 بار در هفته) ، بیمار دائما تحت نظر پزشکی است. این روش حتی برای بیمارانی که نمی توانند خود را خدمت کنند در دسترس است.
معایب:
- دسترسی به ورید دشوار است ، زیرا رگ ها بسیار شکننده هستند.
- کنترل شاخص های فشار خون دشوار است.
- آسیب به قلب و رگ های خونی سریعتر پیشرفت می کند.
- کنترل سطح قند خون دشوار است.
- بیمار به طور دائم به بیمارستان وصل می شود.
دیالیز صفاقی
این نوع روش توسط بیمار قابل انجام است. از طریق دیواره قدامی شکم ، یک سوند در لگن کوچک وارد می شود ، که برای مدت طولانی باقی مانده است. از طریق این سوند ، تزریق و تخلیه محلول خاص انجام می شود که از نظر ترکیب با پلاسمای خون مشابه است.
این مضرات عبارتند از نیاز به دستکاری روزانه ، عدم توانایی در انجام با کاهش شدید بینایی و همچنین خطر بروز عوارض در قالب التهاب صفاق.
پیوند کلیه
پیوند یک روش درمانی گران قیمت است ، اما مؤثرترین است. در طول عمل پیوند ، از بین بردن کامل نارسایی کلیوی امکان پذیر است ، خطر ابتلا به سایر عوارض دیابت قندی (به عنوان مثال ، رتینوپاتی) کاهش می یابد.

پیوند - یک روش مؤثر برای مقابله با مرحله پایانی عوارض
بیماران بعد از عمل خیلی سریع بهبود می یابند. بقا در سال اول بالای 93 درصد است.
مضرات پیوند عبارتند از:
- خطر اینکه بدن ارگان پیوند شده را رد کند ، وجود دارد.
- با وجود استفاده از داروهای استروئیدی ، تنظیم فرایندهای متابولیکی در بدن دشوار است.
- خطر قابل توجهی از بروز عوارض عفونی.
بعد از مدت زمانی مشخص ، نفروپاتی دیابتی نیز می تواند در پیوند تأثیر بگذارد.
پیش بینی
انسولین درمانی یا استفاده از داروهای کاهش دهنده قند می تواند خطر نفروپاتی دیابتی را تا 55 درصد کاهش دهد. این امر همچنین به شما امکان می دهد تا دیابت را جبران کنید ، که مانع از بروز سایر عوارض بیماری می شود. تعداد مرگ و میر به طور قابل توجهی درمان زودرس با مهار کننده های ACE را کاهش می دهد.
امکانات پزشکی مدرن می تواند کیفیت زندگی بیماران مبتلا به مشکلات کلیوی را بهبود بخشد. هنگام انجام تصفیه خون مبتنی بر سخت افزار ، میزان بقا بیش از 5 سال به 55 درصد می رسد و پس از پیوند کبد ، در مدت مشابه حدود 80 درصد است.