بسیاری از بیماران تشخیص آنها را در عصاره ها و سایر مدارک پزشکی با دقت بررسی می کنند. غالباً ، افراد دیابتی که از بیماری های قلبی رنج می برند ، غافلگیر می شوند که علاوه بر فشار خون شریانی و آنژین صدری ، تشخیص آترواسکلروز عروق کرونر را نیز می بینند.
آنژین صدری - این قابل درک است ، این بیماری با درد در قفسه سینه همراه است. فشار خون شریانی - فشار خون افزایش می یابد. اما ، اسکلروز کرونر چیست و پیامدهای این تشخیص چیست؟
آترواسکلروز یک بیماری مزمن است که به دلیل طی آن پلاک های کلسترول بر روی دیواره رگ های خونی فرو می رود. رسوبات چربی گردش خون طبیعی خون را مختل می كنند ، منجر به انسداد رگهای خونی می شوند كه انفاركتوس میوكارد ، مرگ ناشی از بیماری عروق كرونر قلب را تهدید می كنند.
با توجه به علت آترواسکلروز عروق کرونر قلب ، این بیماری چگونه خود را نشان می دهد؟ درمان و پیشگیری چیست؟
مراحل و طبقه بندی آترواسکلروز شریان کرونر
به نظر می رسد آترواسکلروز عروق کرونر یک بیماری نسبتاً شایع در برابر دیابت قندی است. این آسیب شناسی با تشکیل پلاکهای آترواسکلروتیک بر روی دیواره عروق کرونر مشخص می شود - آنها خون را به قلب منتقل می کنند. عدم درمان می تواند منجر به مشکلات جدی سلامتی و مرگ شود.
بیشتر اوقات ، این بیماری در بیماران مسن تر از 45 سال تشخیص داده می شود. اما اخیراً ، متخصصان پزشکی گرایش به جوان سازی را یادآور شده اند - بسیاری از زنان و مردان تا سی سال با این تشخیص روبرو هستند.
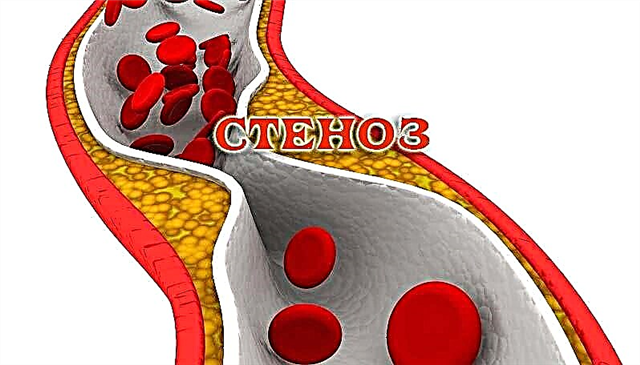
ایجاد آترواسکلروز ناشی از تجمع رسوبات چربی در داخل رگها است. پلاک ها از ماده ای مانند چربی ، به ویژه لیپوپروتئین های با چگالی کم و درجه تراکم بسیار کمی تشکیل شده است. پلاک ها به آرامی در اندازه افزایش می یابند تا زمانی که شروع به شکفتن به لومن شریانهای کرونر کنند. این امر گردش خون کامل را تا زمان قطع کامل جریان خون مختل می کند.
تنگی عروق کرونر منجر به هیپوکسی میوکارد ، اختلال در عملکرد عضله قلب در دیابتی ، IHD - بیماری عروق کرونر ایجاد می شود. مراحل آترواسکلروز عروق قلب:
- در مرحله اول ، جریان خون کمی آهسته می شود ، ریزگردها در اندوتلیوم رگهای خونی ظاهر می شوند. این دگرگونی ها منجر به تشکیل پلاک های آترواسکلروتیک روی دهانه شریان ها می شوند - لکه چربی ایجاد می شود. سپس تضعیف عملکردهای مانع بدن منجر به افزایش تکثیر عروقی می شود ، پلاک شروع به افزایش در اندازه می کند ، و تبدیل به نوار لیپیدی می شود.
- در مرحله دوم ، پلاک ها رشد می کنند. در این مرحله از توسعه بیماری ، تشکیل لخته های خون نیز مستثنی نیست که می تواند خاموش شود و لومن را به طور کامل یا جزئی مسدود کند.
- در مرحله آخر ، رسوبات کلسترول متراکم می شوند ، زیرا نمک های کلسیم هنوز رسوب می شوند. تنگی شریان ها ، تغییر شکل آنها وجود دارد.
بسته به میزان تنگی ، آترواسکلروز به غیر تنگی (طبقه باریک کمتر از 50٪) و تنگی (طبقه باریک 50٪ یا بیشتر ، طبقه بندی می شود) ، علائم مشخصه این بیماری در حال حاضر وجود دارد.
در اصل ، چنین طبقه بندی از اهمیت بالینی برخوردار نیست ، زیرا افراد دیابتی هنگامی که علائم شدید بیماری عروق کرونر قلبی تشخیص داده شده ، از پزشک معالج کمک می کنند.
علل اسکلروز کرونر
آترواسکلروز رگهای قلبی به دلیل اثرات منفی عوامل خارجی و داخلی ایجاد می شود. کارشناسان پزشکی بیش از 200 عامل را بیان کردند که می توانند به عنوان "فشار" برای پیشرفت یک بیماری مزمن تبدیل شوند.
یکی از شایع ترین دلایل افزایش لیپوپروتئین های با چگالی کم در دیابت است. اگر دیابتی سابقه فشار خون بالا داشته باشد - افزایش مداوم فشار خون ، اوضاع وخیم تر می شود.
یک عامل تحریک کننده شامل فعالیت حرکتی کم است. هیپودینامیک باعث نقض فرآیندهای متابولیک و متابولیک می شود ، متابولیسم چربی ها ، کربوهیدرات ها و مواد پروتئینی در بدن ناراحت است.
علت آترواسکلروز عروق کرونر قلب:
- سیگار کشیدن این عادت خطرناک منجر به افزایش تولید نیتریک اکسید می شود که گردش خون را مختل می کند ، تخریب عروق کرونر آشکار می شود.
- تغذیه نادرست ، به ویژه ، مصرف تعداد زیادی از غذاهایی که در چربی های حیوانات فراوان هستند.
- تمایل ژنتیکی؛
- تغییرات وابسته به سن در بدن. در اکثر موارد ، آترواسکلروز در بیماران مسن تر از 45 سال تشخیص داده می شود.
- چاقی افراد دیابتی نوع 2 دارای اضافه وزن هستند ، که خطر ابتلا به اسکلروز عروق کرونر را 3 برابر افزایش می دهد.
- سوء مصرف الکل. اتانول جریان خون را مختل می کند ، به عنوان عاملی در تجمع لیپوپروتئین های با چگالی کم در عروق عمل می کند.
طبق آمار پزشکی ، در زنان در سن باروری ، تصلب شرایین عروق کرونر به ندرت تشخیص داده می شود. این به دلیل تولید استروژن است - هورمون زنانه که از رگ های خونی محافظت می کند.
اما در یائسگی ، خطر افزایش می یابد ، که با نقض پیش زمینه هورمونی همراه است.
تظاهرات بالینی تنگی شریانی
 در مراحل اولیه پاتولوژیک ، هیچ علائمی از بیماری مشاهده نمی شود. تشخیص بیماری تقریبا غیرممکن است. از آنجا که به آرامی پیشرفت می کند ، علائم در حال حاضر وجود دارد که عوارض موجود است.
در مراحل اولیه پاتولوژیک ، هیچ علائمی از بیماری مشاهده نمی شود. تشخیص بیماری تقریبا غیرممکن است. از آنجا که به آرامی پیشرفت می کند ، علائم در حال حاضر وجود دارد که عوارض موجود است.
به همین دلیل متخصصان پزشکی توصیه می كنند كه افراد دیابتی برای تشخیص بیماری در مراحل اولیه تحت معاینه سالانه قرار گیرند. اولین علائم شامل درد در ناحیه قفسه سینه است - درد در ناحیه پشت یا شانه چپ ایجاد می شود. در برابر پس زمینه درد ، تنگی نفس رخ می دهد.
اغلب ، دیابتی ها از تهوع ، دوره استفراغ ، سرگیجه شکایت دارند. با این حال ، در بیشتر نقاشی ها ، این علائم به دیابت قندی نسبت داده می شود که درمان را برای مدت نامحدودی به تأخیر می اندازد. با پیشرفت بیماری ، تظاهرات بالینی زیر ایجاد می شود:
- آنژین صدری - این بیماری با دردهای اپیزودیک در ناحیه قفسه سینه همراه است ، که به دلیل فعالیت بدنی یا استرس عاطفی ایجاد می شوند.
- کاردیواسکلروز - ایسکمی حاد عضله قلب ، که منجر به تشکیل مکان های فیبروز در سراسر میوکارد می شود. آسیب شناسی عملکرد انقباضی قلب را نقض می کند.
- آریتمی به دلیل آسیب به عضله قلب آشکار می شود ، کاهش در هدایت ضربه وجود دارد.
هنگامی که یک پلاک آترواسکلروتیک در یک شریان کرونر پارگی می کند ، حمله قلبی دیابتی ایجاد می شود. بیشتر اوقات ، این شرایط از ساعت 4:00 تا 10:00 صبح رخ می دهد ، هنگامی که غلظت آدرنالین در سیستم گردش خون افزایش می یابد.
در 50٪ موارد علائم فوق ظاهر می شود که مهار کننده تشنج هستند.
درمان محافظه کارانه و جراحی
 درمان دارویی باید به گونه ای طراحی شود که درمان به یکباره انجام شود. قبل از هر چیز ، برای جلوگیری از پیشرفت بیماری عروق کرونر قلب ، لازم است که خود پاتولوژیک - روند آترواسکلروتیک در بدن و همچنین تراز کردن کلینیک بیماری ، تأثیر بگذارد.
درمان دارویی باید به گونه ای طراحی شود که درمان به یکباره انجام شود. قبل از هر چیز ، برای جلوگیری از پیشرفت بیماری عروق کرونر قلب ، لازم است که خود پاتولوژیک - روند آترواسکلروتیک در بدن و همچنین تراز کردن کلینیک بیماری ، تأثیر بگذارد.
تاکتیک های درمانی با مرحله بیماری مشخص می شوند. در مراحل اولیه به افراد دیابتی توصیه می شود سبک زندگی خود را تغییر دهند. لازم است عادتهای خطرناک را به طور کامل کنار بگذارید - مصرف الکل ، سیگار کشیدن. برای عادی سازی تغذیه ، پیروی از رژیم غذایی حائز اهمیت است - مصرف چربی های حیوانات را کاهش دهید ، از خوردن غذاهای چرب / سرخ شده / پرادویه خودداری کنید.
برای عادی سازی فرایندهای متابولیک و متابولیک ، متخصص قلب و عروق فعالیت بدنی بهینه را تجویز می کنند. این ورزش با در نظر گرفتن بیهوشی ، سن ، بهزیستی بیمار انتخاب می شود. برای چاقی باید وزن کم کنید.
برای درمان آترواسکلروز عروق کرونر می توان از داروها تجویز کرد:
- داروهایی که اثر دارویی آن بر کاهش تقاضای اکسیژن میوکارد متمرکز شده است ، که به خنثی کردن علائم منفی بیماری عروق کرونر قلب کمک می کند. مسدود کننده های کانال کلسیم ، مهار کننده های آنزیم تبدیل کننده آنژیوتانسین ، عوامل ضد پلاکت را تجویز کنید.
- داروهایی که مانع از پیشرفت آترواسکلروز می شوند. قرص های متعلق به گروه استاتین ها را اعمال کنید. آنها غلظت کلسترول LDL را کاهش می دهند ، از تشکیل پلاک های آترواسکلروتیک در دیابت جلوگیری می کنند.
درمان تصلب شرایین شامل از بین بردن عواملی است که منجر به ایجاد یک بیماری مزمن می شود. به عنوان مثال ، در دیابت قندی ، برای حفظ سطح بهینه گلوکز در بدن ، لازم است برای جبران پایدار بیماری ، دست یابید.
در موارد پیشرفته ، هنگامی که درمان دارویی اثر درمانی مطلوب را ارائه نمی دهد ، به مداخله جراحی متوسل می شوید:
- پیوند بای پس عروق کرونر. در حین عمل ، پزشک با دور زدن قسمت آسیب دیده ، راه حلهایی را برای جریان خون ایجاد می کند.
- آنژیوپلاستی بالون. سوند مخصوصی در داخل شریان فمور وارد می شود که پس از آن به محل مورد نظر پیش می رود. سپس بادکنک باد می شود ، که به گسترش عروق کرونر کمک می کند.
- استنت کرونر. دستکاری پزشکی شامل وارد کردن استنت با یک قاب سفت و سخت به شریان آسیب دیده است.
می توانید درمان را با داروهای هومیوپاتی مکمل کنید. هومیوپاتی طیف گسترده ای از محصولات را ارائه می دهد که به حل پلاک های کلسترول کمک می کند. مؤثرترین داروهای آترواسکلروز عبارتند از: Holvacor ، کلسترول ، پالساتیلا.
درمان هومیوپاتی تحت کنترل هومیوپات انجام می شود که می تواند اثربخشی درمان را ارزیابی کرده و در صورت لزوم ، رژیم درمانی را تنظیم کند.
عوارض و پیشگیری های احتمالی
 آترواسکلروز عروق کرونر باعث از بین رفتن عضله قلب می شود. از نظر بالینی ، این با حمله قلبی ، آنژین صدری ، اختلال در ریتم قلبی بروز می کند. علائم نارسایی قلبی گهگاه تشخیص داده می شود.
آترواسکلروز عروق کرونر باعث از بین رفتن عضله قلب می شود. از نظر بالینی ، این با حمله قلبی ، آنژین صدری ، اختلال در ریتم قلبی بروز می کند. علائم نارسایی قلبی گهگاه تشخیص داده می شود.
اگر پلاک های کلسترول به طور همزمان به چندین رگ برخورد کنند ، این خطر خطر مرگ در دیابت را افزایش می دهد. همچنین احتمال مرگ در اثر پارگی پلاک بسیار زیاد است. بیشتر اوقات در فصل سرما در صبح رخ می دهد. تحریک کننده - استرس شدید یا ورزش بیش از حد.
هنگامی که یک لخته خون تشکیل می شود ، که شریان کرونر را مسدود می کند ، خطر مرگ زیاد است. آمارها خاطرنشان می کنند که در 60٪ موارد بیمار وقت لازم برای تحویل به بیمارستان را ندارد - او می میرد. با آسیب جزئی ، آنژین صدری ایجاد می شود. اغلب انفارکتوس میوکارد ایجاد می شود. علائم آن به شرح زیر است:
- درد شدید در ناحیه قفسه سینه - تابش به پشت؛
- کاهش فشار خون؛
- آگاهی مختل شده؛
- تنگی نفس.
با این علائم ، نیاز به مراقبت فوری پزشکی است. عارضه دیگر بیماری قلبی است. آسیب شناسی با جایگزینی سلول های طبیعی با بافت اسکار مشخص می شود. چنین بافتی در انقباض قلب شرکت نمی کند ، که منجر به افزایش بار میوکارد می شود.
پیشگیری از دیابت:
- نظارت روزانه قند خون ، فشار خون ، کلسترول بد.
- عادی سازی وزن بدن از طریق تغذیه و ورزش.
- یک رژیم متعادل با در نظر گرفتن میزان کلسترول موجود در مواد غذایی ، شاخص گلیسمی.
- رعایت دقیق تمام توصیه های پزشک.
- فعالیت بدنی متوسط (شنا ، پیاده روی ، دویدن ، ایروبیک).
- درمان به موقع بیماریهای عفونی.
- معاینات پیشگیرانه.
مرگ و میر ناشی از بیماری عروق کرونر قلب در دیابت بسیار زیاد است - در حقیقت ، این دلیل اصلی مرگ در افراد بالای 50 سال است. کیفیت زندگی در این شرایط کاملاً به خواست بیمار بستگی دارد: به میل او به زندگی طولانی و سالم.
فشارخون و آترواسکلروز در این مقاله در ویدئو توضیح داده شده است.