انسولین درمانی پیشرو در درمان دیابت نوع 1 است که در آن یک نارسایی در متابولیسم کربوهیدرات رخ می دهد. اما گاهی اوقات یک نوع درمان مشابه برای نوع دوم بیماری استفاده می شود که سلول های بدن انسولین را درک نمی کنند (هورمونی که به تبدیل گلوکز به انرژی کمک می کند).
این ضروری است که بیماری با جبران خسارت شدید باشد.
همچنین ، تجویز انسولین در چند مورد دیگر نشان داده شده است:
- کما دیابتی
- موارد منع مصرف داروهای کاهش دهنده قند؛
- عدم تأثیر مثبت بعد از مصرف داروهای ضد قند خون.
- عوارض شدید دیابتی.
انسولین پروتئینی است که همیشه به بدن تزریق می شود. از نظر منشاء ، می تواند حیوانی و انسانی باشد. علاوه بر این ، انواع مختلفی از هورمون (هترولوژی ، همولوگ ، ترکیبی) با دوام مختلف وجود دارد.
درمان دیابت از طریق هورمون درمانی نیاز به قوانین خاص و محاسبه دوز مناسب دارد. در غیر این صورت ممکن است عوارض مختلف انسولین درمانی ایجاد شود که افراد دیابتی باید از آن آگاه باشند.
هیپوگلیسمی
در صورت مصرف بیش از حد ، کمبود غذای کربوهیدرات یا مدتی پس از تزریق ، ممکن است سطح قند خون به میزان قابل توجهی کاهش یابد. در نتیجه ، حالت هیپوگلیسمی ایجاد می شود.
اگر از یک ماده ترشح پایدار استفاده شود ، در نتیجه حداکثر غلظت ماده یک عارضه مشابه رخ می دهد. همچنین ، کاهش سطح قند پس از فعالیت بدنی شدید یا شوک عاطفی مشاهده می شود.
گفتنی است ، مقام اول در پیشرفت هیپوگلیسمی غلظت گلوکز نیست بلکه میزان کاهش آن است. بنابراین ، اولین علائم کاهش می تواند در 5.5 میلی مول در لیتر در برابر افت سریع قند ایجاد شود. با کاهش آهسته قند خون ، ممکن است بیمار نسبتاً طبیعی احساس کند ، در حالی که قرائت گلوکز 2.78 میلی مول در لیتر یا کمتر است.
حالت هیپوگلیسمی با تعدادی از علائم همراه است:
- گرسنگی شدید؛
- تپش قلب؛
- تعریق بیش از حد؛
- لرزش اندام.
با پیشرفت عوارض ، تشنج ظاهر می شود ، بیمار ناکافی می شود و ممکن است هوشیاری خود را از دست بدهد.
اگر سطح قند خیلی کم نشده است ، بنابراین این حالت به روش ساده ای از بین می رود ، که شامل خوردن مواد غذایی کربوهیدرات (100 گرم مافین ، 3-4 قطعه شکر ، چای شیرین) است. اگر به مرور زمان بهبودی حاصل نشود ، بیمار باید به همان مقدار شیرین بخورد.
با ایجاد کما هیپوگلیسمی ، تجویز IV از 60 میلی لیتر محلول گلوکز (40٪) نشان داده می شود. در بیشتر موارد ، بعد از این وضعیت وضعیت دیابتی تثبیت می شود. اگر این اتفاق نیفتد پس از 10 دقیقه. او دوباره با گلوکز یا گلوکاگون (1 میلی لیتر به صورت زیر جلدی) تزریق می شود.
هیپوگلیسمی یک عارضه دیابتی بسیار خطرناک است ، زیرا می تواند باعث مرگ شود. در معرض خطر افراد مسن با آسیب به قلب ، مغز و رگ های خونی قرار دارند.
کاهش مداوم قند می تواند منجر به بروز اختلالات روانی برگشت ناپذیر شود.
همچنین ، هوش بیمار ، حافظه بدتر می شود و دوره جراحی رتینوپاتی ایجاد می شود یا بدتر می شود.
مقاومت به انسولین
 اغلب با دیابت ، حساسیت سلول ها به انسولین کاهش می یابد. برای جبران متابولیسم کربوهیدرات ، به 100-200 PIECES هورمون مورد نیاز است.
اغلب با دیابت ، حساسیت سلول ها به انسولین کاهش می یابد. برای جبران متابولیسم کربوهیدرات ، به 100-200 PIECES هورمون مورد نیاز است.
با این حال ، این وضعیت نه تنها به دلیل کاهش محتوای یا میل گیرنده ها به پروتئین ، بلکه همچنین در هنگام ظهور پادتن بر روی گیرنده ها یا هورمون رخ می دهد. همچنین مقاومت به انسولین در برابر پس زمینه تخریب پروتئین توسط آنزیم های خاص یا اتصال آن توسط مجتمع های ایمنی ایجاد می شود.
علاوه بر این ، عدم وجود حساسیت در صورت افزایش ترشح هورمونهای ضد بارداری ظاهر می شود. این اتفاق در برابر پس زمینه هیپرکورتینیسم ، گواتر سمی پراکنده ، آکرومگالی و فئوکروموسیتوم رخ می دهد.
اساس درمان ، شناسایی ماهیت بیماری است. برای این منظور علائم بیماریهای عفونی مزمن (کوله سیستیت ، سینوزیت) ، بیماری های غدد درون ریز را از بین ببرید. همچنین ، نوعی انسولین جایگزین می شود یا انسولین درمانی با استفاده از قرص های حاوی قند تکمیل می شود.
در بعضی موارد ، گلوکوکورتیکوئیدها نشان داده می شوند. برای این کار ، مقدار روزانه هورمون را افزایش داده و یک درمان ده روزه با پردنیزون (1 میلی گرم در کیلوگرم) تجویز کنید.
علاوه بر این ، بر اساس شرایط بیمار ، به تدریج دوز دارو کاهش می یابد. اما گاهی اوقات استفاده طولانی مدت از بودجه به مقدار کم (حداکثر 15 میلی گرم در روز) ضروری است.
همچنین برای مقاومت به انسولین می توان از انسولین سولفاته استفاده کرد. مزیت آن این است که با آنتی بادی واکنش نمی دهد ، فعالیت بیولوژیکی خوبی دارد و عملا باعث ایجاد واکنش های آلرژیک نمی شود. اما هنگام جابجایی به چنین درمانی ، بیماران باید بدانند که مقدار داروی سولفاته شده ، در مقایسه با یک فرم ساده ، به مقدار اولیه داروی معمول به مقدار کاهش می یابد.
آلرژی
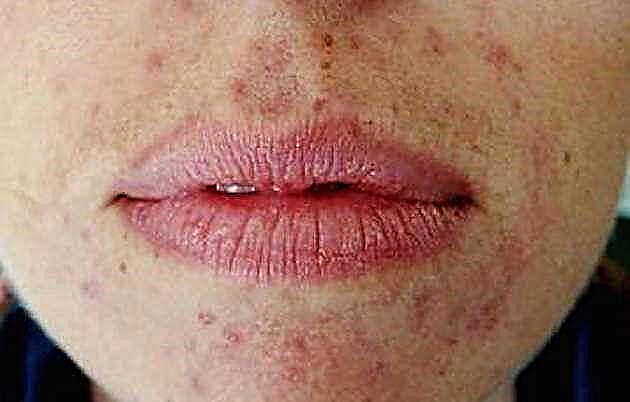
هنگامی که انسولین تجویز می شود ، عوارض می تواند متفاوت باشد. بنابراین ، در بعضی از بیماران آلرژی وجود دارد که به دو شکل بروز می کند:
- محلی بروز پاپول اریتماتو ، ملتهب ، خارش دار یا سخت شدن در ناحیه تزریق.
- عمومی شده ، که در آن کهیر (گردن ، صورت) رخ می دهد ، حالت تهوع ، خارش پوست ، فرسایش روی غشاهای مخاطی دهان ، چشم ها ، بینی ، حالت تهوع ، درد شکم ، استفراغ ، لرز ، دما. بعضی اوقات شوک آنافیلاکسی ایجاد می شود.
 به منظور جلوگیری از پیشرفت آلرژی ها ، اغلب تعویض انسولین انجام می شود. برای این منظور ، هورمون حیوانات با هورمون انسانی جایگزین می شود یا سازنده دارو تغییر می یابد.
به منظور جلوگیری از پیشرفت آلرژی ها ، اغلب تعویض انسولین انجام می شود. برای این منظور ، هورمون حیوانات با هورمون انسانی جایگزین می شود یا سازنده دارو تغییر می یابد.
شایان ذکر است که آلرژی عمدتاً نه بر روی خود هورمون بلکه در نگهدارنده ای که برای تثبیت آن استفاده می شود ، ایجاد می شود. در این حالت ، شرکت های داروسازی می توانند از ترکیبات شیمیایی مختلفی استفاده کنند.
اگر امکان جایگزینی دارو وجود نداشته باشد ، انسولین با معرفی حداقل دوزهای (حداکثر 1 میلی گرم) هیدروکورتیزون ترکیب می شود. در واکنشهای آلرژیک شدید از داروهای زیر استفاده می شود:
- کلرید کلسیم؛
- هیدروکورتیزون؛
- دیفن هیدرامین؛
- Suprastin و دیگران.
قابل توجه است که تظاهرات موضعی آلرژی اغلب هنگام تزریق نادرست ظاهر می شود.
به عنوان مثال ، در صورت انتخاب نادرست مکانی برای تزریق ، آسیب به پوست (یک سوزن صاف ، ضخیم) ، معرفی وجوه خیلی سرد است.
Pastipsulip لیپودیستروفی
 2 نوع لیپودیستروفی وجود دارد - آتروفیک و هایپرتروفیک. یک نوع آتروفیک آسیب شناسی در پس زمینه دوره طولانی مدت یک گونه هیپرتروفی ایجاد می شود.
2 نوع لیپودیستروفی وجود دارد - آتروفیک و هایپرتروفیک. یک نوع آتروفیک آسیب شناسی در پس زمینه دوره طولانی مدت یک گونه هیپرتروفی ایجاد می شود.
اینکه دقیقاً چنین تظاهرات پس از تزریق چطور رخ داده است ، اثبات نشده است. با این حال ، بسیاری از پزشکان پیشنهاد می کنند که به علت ترومای دائمی اعصاب محیطی با اختلالات عصبی بیشتر موضعی ظاهر می شوند. نقایص نیز به دلیل استفاده از انسولین به میزان کافی خالص ممکن است ایجاد شود.
اما پس از استفاده از داروهای مونوكامپون ، تعداد تظاهرات لیپودیستروفی به میزان قابل توجهی كاهش می یابد. فاکتور مهم دیگر استفاده نادرست از هورمون است ، به عنوان مثال ، هیپوترمی محل تزریق ، استفاده از یک داروی سرماخوردگی و غیره.
در بعضی موارد ، در برابر پس زمینه لیپودیستروفی ، مقاومت به انسولین با شدت متفاوت رخ می دهد.
اگر دیابت مستعد ظاهر لیپودیستروفی باشد ، رعایت قوانین انسولین درمانی ، تغییر مکان روزانه برای تزریق ، بسیار مهم است. همچنین برای جلوگیری از بروز لیپودیستروفی ، این هورمون با حجم مساوی نووکائین (5/0٪) رقیق می شود.
علاوه بر این ، مشخص شد که لیپواتروفی بعد از تراشیدن با انسولین انسانی از بین می رود.
سایر اثرات انسولین درمانی
 اغلب در افراد دیابتی وابسته به انسولین ، حجاب در جلوی چشم ظاهر می شود. این پدیده برای شخص ناراحتی شدید ایجاد می کند ، بنابراین نمی تواند به طور عادی بنویسد و بخواند.
اغلب در افراد دیابتی وابسته به انسولین ، حجاب در جلوی چشم ظاهر می شود. این پدیده برای شخص ناراحتی شدید ایجاد می کند ، بنابراین نمی تواند به طور عادی بنویسد و بخواند.
بسیاری از بیماران این علامت را به دلیل رتینوپاتی دیابتی اشتباه می گیرند. اما حجاب قبل از چشم نتیجه ای از تغییر در انکسار عدسی است.
این نتیجه پس از 14-30 روز از شروع درمان بطور مستقل می گذرد. بنابراین نیازی به قطع درمان نیست.
از دیگر عوارض انسولین درمانی تورم اندام تحتانی است. اما چنین تجلی مانند مشکلات بینایی به خودی خود از بین می رود.
تورم پاها به دلیل احتباس آب و نمک اتفاق می افتد که پس از تزریق انسولین ایجاد می شود. با این حال ، با گذشت زمان ، بدن با درمان سازگار می شود ، بنابراین تجمع مایع متوقف می شود.
به دلایل مشابه ، در مرحله اولیه درمانی ، ممکن است بیماران گاهی اوقات فشار خون را افزایش دهند.
همچنین ، در مقابل پس زمینه انسولین درمانی ، برخی از افراد دیابتی افزایش وزن پیدا می کنند. به طور متوسط ، بیماران 3-5 کیلوگرم بهبود می یابند. از این گذشته ، درمان هورمونی باعث فعال شدن لیپوژنز (فرآیند تشکیل چربی) و افزایش اشتها می شود. در این حالت ، بیمار نیاز به تغییر رژیم ، به ویژه میزان کالری و دفعات دریافت مواد غذایی دارد.
علاوه بر این ، مصرف مداوم انسولین باعث کاهش محتوای پتاسیم در خون می شود. این مشکل از طریق یک رژیم غذایی خاص قابل حل است.
برای این منظور ، منوی روزانه یک دیابتی باید با مرکبات ، انواع توت ها (توت فرنگی ، توت فرنگی) ، گیاهان (جعفری) و سبزیجات (کلم ، تربچه ، پیاز) پر شود.
پیشگیری از عوارض
برای به حداقل رساندن خطر تأثیر انسولین درمانی ، هر فرد دیابتی باید بر روشهای خودکنترلی تسلط داشته باشد. این مفهوم شامل قوانین زیر است:
- نظارت مداوم بر غلظت گلوکز در خون ، خصوصاً بعد از خوردن غذا.
- مقایسه شاخص ها با شرایط غیر معمول (استرس جسمی ، عاطفی ، بیماری ناگهانی و غیره).
- تنظیم به موقع دوز انسولین ، داروهای ضد دیابتی و رژیم غذایی.
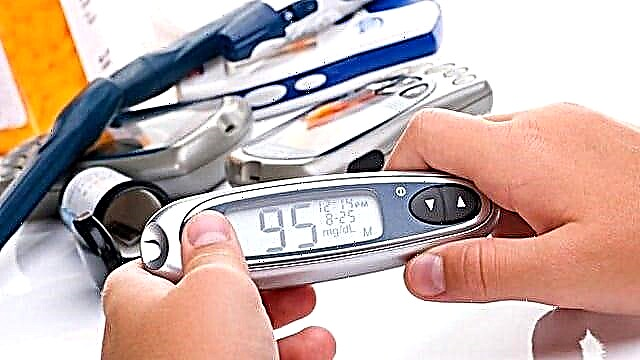
 برای اندازه گیری گلوکز از نوارهای تست یا گلوکزومتر استفاده می شود. تعیین سطح با کمک نوارهای آزمایش به شرح زیر انجام می شود: یک تکه کاغذ در ادرار غوطه ور می شود و سپس آنها به قسمت آزمایش نگاه می کنند که رنگ آن بسته به غلظت قند تغییر می کند.
برای اندازه گیری گلوکز از نوارهای تست یا گلوکزومتر استفاده می شود. تعیین سطح با کمک نوارهای آزمایش به شرح زیر انجام می شود: یک تکه کاغذ در ادرار غوطه ور می شود و سپس آنها به قسمت آزمایش نگاه می کنند که رنگ آن بسته به غلظت قند تغییر می کند.
دقیق ترین نتایج را می توان با استفاده از نوارهایی با یک میدان دوبل بدست آورد. با این حال ، آزمایش خون یک روش مؤثر برای تعیین سطح قند است.
بنابراین ، بیشتر دیابتی ها از گلوکومتر استفاده می کنند. این وسیله به شرح زیر استفاده می شود: قطره خون روی صفحه نشانگر اعمال می شود. سپس پس از چند ثانیه نتیجه در صفحه دیجیتالی ظاهر می شود. اما به خاطر داشته باشید که گلیسمی برای دستگاه های مختلف می تواند متفاوت باشد.
همچنین ، به این ترتیب که انسولین درمانی در ایجاد عوارض مؤثر نیست ، دیابتی باید وزن بدن خود را به دقت کنترل کند. با تعیین شاخص Kegle یا وزن بدن می توانید متوجه شوید که وزن اضافی وجود دارد یا خیر.
در این مقاله اثرات جانبی انسولین درمانی مورد بحث قرار گرفته است.