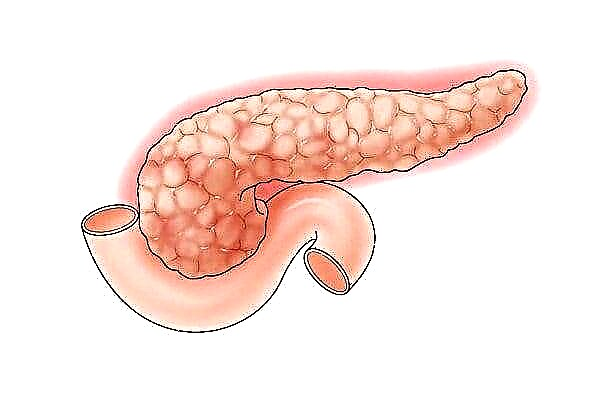
دیابت قندی و درد پا همیشه به هم متصل می شوند ، زیرا این بیماری بر عملکرد کل ارگانیسم تأثیر می گذارد. درد در اندام تحتانی را می توان اولین علامت شروع بیماری دانست.
متأسفانه ، اولین علائم اغلب توسط بیماران نادیده گرفته می شود ، ظاهر درد به عنوان خستگی یا آسیب دیده تلقی می شود ، اما به شکل نشانه شروع دیابت نیست.
این مشکل در واقعیت نهفته است که تقریبا نیمی از بیماران مبتلا به دیابت به اشتباه معتقدند که از بیماری های قلب و عروق خونی ، نارسایی در عملکرد کلیه نمی ترسند.
با این وجود ، دیابت قندی اغلب به طور غیر منتظره رفتار می کند و تنها به لطف تشخیص کامل ، کنترل در آزمایشگاه و خود نظم و انضباط ، عوارض به موقع مشخص می شوند که در رابطه با درد در پاها ، می تواند شامل ایجاد پای دیابتی باشد.
اگر مطابق قوانین درمان به موقع دیابت انجام نشود ، قطع عضو از پاها امکان پذیر است ، بنابراین بروز درد باید بسیار با دقت انجام شود.
چرا درد پا در دیابت رخ می دهد؟
عامل اصلی بروز درد در اندام تحتانی دیابت ، قند خون بالا است که منجر به خونرسانی ضعیف به پاها می شود.
سن همچنین بر پیشرفت این مشکل تأثیر می گذارد. در افراد مسن خطر ابتلا به بیماری های پا بیشتر است که زندگی آنها را به شدت پیچیده می کند ، زیرا اندام تحتانی گاهی اوقات بسیار صدمه می بینند و اگر کاری انجام نشود این منجر به پیامدهای بسیار منفی می شود.
باید در نظر گرفته شود: این عارضه به صورت درد با کمک طب سنتی درمان نمی شود ، و اگر درد تا حدودی فروکش کند ، این به معنای رهایی از مشکل نخواهد بود ، درد به راحتی کاهش می یابد.
آترواسکلروز به دلیل دیابت قندی اتفاق می افتد ، که در آن تنگ شدن رگ های خونی وجود دارد و در نتیجه انسداد جریان خون به پاها ایجاد می شود. پاها تغذیه و اکسیژن دریافت نمی کنند ، آنها شروع به صدمه زیاد می کنند ، این امر مشکلات زیادی را برای بیمار مبتلا به دیابت ایجاد می کند.
با یک عمل به موقع برای عادی سازی گردش خون ، می توان از پیشرفت بعدی چنین وخیم در دیابت جلوگیری کرد.
با دیابت ، درد پا به دو دلیل رخ می دهد:
- مقدار گلوکز خون به طور مداوم در سطح بالایی قرار دارد ، انتهای عصبی پاها تحت تأثیر قرار می گیرند ، تکانه های اندام دریافت نمی شود. نوروپاتی دیابتی به این فرآیند گفته می شود.
- آترواسکلروز در نهایت منجر به انسداد رگهای خونی می شود ، لخته شدن خون رخ می دهد ، ایسکمی (کمبود اکسیژن) ظاهر می شود. در نتیجه ، فرد در اندام تحتانی احساس درد می کند.
در حالت اول ، با از بین رفتن حساسیت ، بیمار احساس درد ، سرما یا گرما نمی کند. او همچنین صدمه ای به پاهای خود نمی بیند ، زیرا چیزی احساس نمی کند. یک خراش کوچک می تواند باعث ایجاد زخم شود که مدت طولانی بهبود نمی یابد ، از این طریق روند خستگی می تواند قسمت فزاینده ای از پا را به خود بگیرد و منجر به توسعه گانگرن شود.
تورم اندام تحتانی در بیماران مبتلا به دیابت
ورم پاها در بیماران مبتلا به دیابت ممکن است به دلیل آسیب شناسی نفروتیک ایجاد شود ، به همین دلیل پف و چربی ایجاد می شود. علاوه بر این ، وجود آترواسکلروز همچنین می تواند ورم در پاها را برانگیزد ، با آن انسداد رگ های خونی وجود دارد ، و خون رسانی مختل شده است ، و پاها صدمه می بینند ، همانطور که در بالا نوشتیم.
سپس به بیمار یک رژیم غذایی دقیق تجویز می شود ، تمرین های بدنی که توسط پزشک انجام می شود تا به بهبود وضعیت جسمی به حالت عادی برگردد و همچنین درمانی نیز تجویز می شود ، هدف از این کار نجات بیمار از بیماری است که باعث تورم می شود - سندرم نفروتیک یا آترواسکلروز.
بروز زخم پا در بیماران دیابتی
عوامل زخم پا در بیماران دیابتی:
- بر اساس نقض بافت پاها (استوایی)؛
- به دلیل نقض سلولهای بافت عصبی (نوروپاتی).
- به دلیل ایجاد بیماریهای عروقی (رئولوژی)؛
- ترکیبی از دلایل مختلف.
اغلب ، بروز زخم های استوایی به دلیل دیابت قندی با دلایلی همراه است:
- بیماری آترواسکلروز (در مردان ، چنین زخم ها بیشتر اتفاق می افتد)؛
- ضایعات عروق خونی.
- اختلالات سیستم عصبی محیطی - سایپرز ، باشگاه دانش
شروع زخم معمولاً مقدم بر موارد زیر است:
- آسیب و خراش روی پاها.
- سوختگی های مختلف خانگی؛
- ظاهر ذرت؛
- کبودی و جراحات جزئی.
چرا زخم ها رخ می دهند و چگونه ایجاد می شوند؟
در مورد دیابت باید به سطح گلوکز خون توجه ویژه ای داشته باشید ، همچنین باید بر کل بدن ، وضعیت پوست نظارت داشته باشید. همانطور که قبلاً ذکر شد - بیماریهای تشخیصی به موقع می توانند متوقف شده و پیشرفت عوارض متوقف شود ، در حالی که پاها صدمه دیده و زخم ها همچنان به پیشرفت خود ادامه می دهند.
در بیمار مبتلا به دیابت ، زخم ها در نتیجه طولانی شدن عوارض ایجاد می شود که می تواند سال ها به آرامی بدن و ایمنی بیمار را تضعیف کند.
اصول اساسی درمان زخم پا در بیماران مبتلا به دیابت:
- نظارت بر سطح گلوکز و هموگلوبین. مقدار قند طبیعی قبل از غذا 6-10 میلی مول در لیتر و 9-10 میلی مول در لیتر بعد از غذا است.
- روشهای درمانی و پیشگیری از عوارض همراه (فشار خون بالا ، ترومبوفلبیت).
- کاهش سندرم درد.
- از تخلیه برای پاها استفاده کنید.
- استفاده از داروهایی که به عادی سازی عملکرد سیستم عصبی محیطی کمک می کنند.
- عادی سازی انعقاد خون با کمک دستگاههای پزشکی.
- تثبیت متابولیسم چربی.
- استفاده از داروهای فعال برای رگ های خونی.
- اجرای درمان علیه قارچ ها و باکتری ها.
درمان جراحی زخم در بیماران مبتلا به دیابت:
- زخم ها با وسایل ویژه (پراکسید هیدروژن) درمان می شوند ، باند ها اعمال می شوند.
- کالبد شکافی انجام می شود ، چرک برداشته می شود ، در حالی که در صورت امکان بافت ها حفظ می شوند.
- جراحی ترمیم عروقی (در صورت لزوم) انجام می شود.
- در مواردی که در طول درمان هیچ اثر مطلوبی وجود نداشته باشد ، پس از آن میزان حجم جراحی افزایش می یابد ، قطع عضو پاها امکان پذیر است.
وخیم تر شدن زخم ها در دیابت:
هرگونه بیماری ناشی از دیابت می تواند عوارضی ایجاد کند:
- ظاهر التهاب به صورت اریزیپلا؛
- فرآیندهای التهابی در عروق و غدد لنفاوی.
- وقوع یک بیماری سپتیک
درمان ترکیبی از پا برای بیماران مبتلا به دیابت
براساس درجه بیماری ، از سه روش درمانی که به پزشکی مشهور هستند استفاده می شود:
- تأثیر برخی فرآیندهای آترواسکلروز
- درمان بیماری سندرم پای دیابتی.
- جراحی برای بازگرداندن جریان خون در بافتهای پاها.
علاوه بر زخم تروفیک که در بیماران مبتلا به دیابت مشاهده می شود ، بیماری های جدی زیر که در افراد دیابتی ایجاد می شود شامل سندرم پای دیابتی است ، در زمانی که بیمار دارای پاتولوژی در پا و پاها بسیار دردناک است. در نتیجه درمان زودهنگام ، قطع عضو پاها در سطوح مختلف امکان پذیر است.
این وخامت ها در 90٪ موارد مبتلا به دیابت مشاهده می شود ، در صورتی که وقوع بیماری ، ادم به موقع مورد توجه قرار نگرفت و از بین رفتن پاها دردناک بود.
چرا سندرم پای دیابتی ایجاد می شود؟
سندرم پای دیابتی نوعی بیماری پیچیده است ، در حالی که عملکردهای مختلف بدن به دلیل ایجاد دیابت درگیر است.
طولانی شدن سندرم پای دیابتی ، نوسانات منظم در میزان گلوکز خون باعث می شود رگ های خونی بدن به تدریج از بین بروند.
ابتدا مویرگهای کوچک آسیب می بینند ، سپس تخریب رگهای خونی شروع می شود ، نقض خونرسانی وجود دارد ، انتهای عصب می میرند ، عملکردهای متابولیک مختل می شود و پوست آسیب می بیند.
با صدمه به پوست یک فرد سالم ، به سرعت شروع به بهبودی می کند ، اما در بیمار مبتلا به دیابت ، با اختلال کامل گردش خون ، خراش های جزئی ممکن است منجر به عوارض در فرم پای دیابتی ، زخم ها و همچنین توسعه فرآیندهای چرکی در صورت عدم انجام کاری شود.
ویژگی های سندرم پای دیابتی
علائم بیماری به دلیل وجود بیماری در این بیماری ممکن است متفاوت باشد:
- درجه نوروپاتی - آسیب شدید به سیستم عصبی رخ می دهد. حساسیت پاها مختل می شود ، احساس درد افزایش می یابد ، تغییر در شکل پا مشاهده می شود ، ضخیم شدن پوست شروع می شود.
- درجه ایسکمیک - ضایعه رگهای خونی وجود دارد. سطح پوست پا کمرنگ می شود ، تورم رخ می دهد. درد وجود دارد ، شکل پا تغییر شکل نمی یابد ، گوشه ها مشاهده نمی شوند.
- درجه مختلط - اغلب اتفاق می افتد.
درمان سندرم پای دیابتی موثر
تا به امروز ، دو راه برای درمان این بیماری وجود دارد - محافظه کار و جراحی.
درمان محافظه کارانه:
- عادی سازی گلوکز؛
- استفاده از آنتی بیوتیک های طیف گسترده (به صورت جداگانه بر اساس شکل زخم انتخاب می شود).
- استفاده از داروها برای تسکین درد؛
- گردش خون بهبود یافته
- استفاده از داروها در برابر باکتریها و ضد عفونی کننده های با اهمیت موضعی (بصورت جداگانه).
درمان جراحی سندرم پای دیابتی:
- ناحیه کوچکی از نکروز برداشته می شود.
- از سرگیری رگ های خونی.
- آن دسته از کشتی هایی که عملکرد خود را بازیابی نکرده اند حذف می شوند.
- برای حفظ کار خود ، روی کشتی ها قرار داده شده است.
- اگر گانگرن دیابتی باشد ، ناحیه آسیب دیده گانگرن انگشت یا پا برداشته می شود.
- در صورت لزوم قطع عضو قسمت های تحتانی اندام تحتانی.