دیابت قندی یک بیماری خطرناک است که اغلب با بیماری های همزمان همراه است. این موارد شامل آنژیوپاتی دیابتی است. صرف نظر از نوع آن ، بیمار ممکن است عوارض جدی را تجربه کند. بنابراین ، شناسایی مشکل به موقع و شروع به درمان مهم است. اما برای این لازم است که به این سؤال پاسخ دهید - آنژیوپاتی دیابتی: این چیست ، چگونه آشکار می شود و چگونه می توان با آن مقابله کرد؟
جوهره بیماری ، علل ایجاد آن و عوامل خطر آن
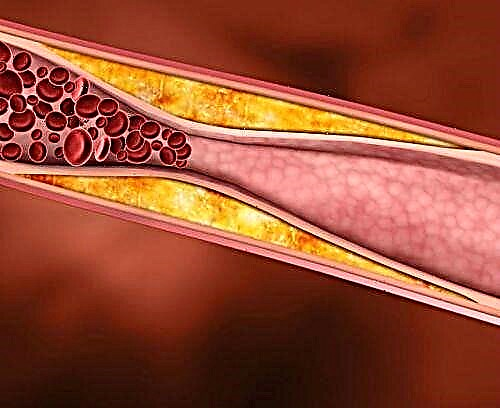
محصولات متابولیسم گلوکز به پروتئین های خون و بافت های بدن آغشته می شوند. با افزایش سطح گلوکز در بدن ، مشخصه افرادی که از دیابت رنج می برند ، میزان چنین مواد افزایش می یابد. در نتیجه ، بافت های بدن شروع به از دست دادن ساختار طبیعی قبلی خود می کنند. سیستم عروقی یک فرد بیشترین رنج را متحمل می شود ، زیرا دیواره رگ ها نسبت به هایپرگلیسمی بسیار حساس هستند.
با آنژیوپاتی دیابتی اندام تحتانی ، ساختار رگهای مستقر در پاها تغییر می کند. کشش دیوارهای آنها کاهش می یابد ، ضخیم تر می شوند. در نتیجه ، لومن عروقی کاهش می یابد. در بعضی موارد گرفتگی شریان ها اتفاق می افتد. با توجه به همه این تغییرات ، خون رسانی به اندام تحتانی بدتر می شود. بیش از همه ، وضعیت مشابهی روی پاها ، دورترین بخشهای پاها تأثیر می گذارد.
نقض گردش خون منجر به گرسنگی اکسیژن می شود ، به همین دلیل اندام تحتانی دیگر نمی توانند عملکردهای خود را به طور کامل انجام دهند.
این منجر به ایجاد تغییرات جناحی در پوست ، ظهور نکروز ، گانگرن می شود. به علت تغییرات برگشت ناپذیر ، اغلب قطع عضو انگشتان پا ، یک پا کامل یا در موارد شدید کل اندام لازم است. آنژیوپاتی دیابتی در طبقه بندی بین المللی بیماری ها گنجانده شده است ، کد آن برای MBK 10 E10.5 و E11.5 است.
بسته به اینکه چه رگها مبتلا هستند ، دو شکل از بیماری تشخیص داده می شود:
- میکروآنژیوپاتی - با این شکل از بیماری ، عروق کوچک (به عنوان مثال ، مویرگ ها) مبتلا می شوند.
- ماکرواگنیوپاتی - تغییر شکل عروق بزرگ است (ما در مورد رگها و شریان ها صحبت می کنیم).
توسعه آنژیوپاتی در طولانی مدت با دیابت رخ می دهد. معمولاً چنین عوارضی در افراد مبتلا به این بیماری به مدت ده تا پانزده سال مشاهده می شود. اگرچه آسیب در پا در هفتاد درصد موارد رخ می دهد ، ممکن است عروق مستقر در اندام های دیگر دچار تغییر شکل شوند. این امر در مورد چشم ها ، کبد ، قلب ، مغز صدق می کند.
آنژیوپاتی فقط در بین مبتلایان به دیابت یافت می شود. علاوه بر این ، نوع آن در این مورد مهم نیست. اصلی ترین و تنها دلیل ایجاد بیماری ، افزایش طولانی مدت گلوکز در خون است. بدیهی است که همه دیابتی ها در معرض خطر هستند. اما عواملی وجود دارد که احتمال ابتلا به آنژیوپاتی رگ ها را افزایش می دهد. از جمله آنها:
- سطح قند خون هرچه این بیماری بالاتر باشد ، بیماری سریعتر و دشوارتر می شود.
- مدت دیابت از آنجایی که ایجاد آنژیوپاتی به طور مستقیم با مدت طولانی نگه داشتن سطح گلوکز در خون مرتبط است ، هر چه فرد دیابت طولانی تر باشد ، احتمال ابتلا به این بیماری بیشتر است.
- فشار خون بالا این یک عامل خطر به دلیل تأثیر منفی آن بر روی گردش خون است.
- چاقی وزن بیش از حد بر پیشرفت دگرگونی ها در رگ ها تأثیر می گذارد و باعث تسریع در آنها می شود.
- مصرف دخانیات به دلیل سیگار کشیدن در عروق بزرگ ، پلاک های آترواسکلروتیک قرار می گیرند ، مویرگ ها باریک می شوند.
- بار بیش از حد / ناکافی در اندام تحتانی. فقدان فعالیت بدنی و همچنین بیش از حد بدنی باعث تشدید روند بیماری می شود.
- انعقاد خون افزایش یافته است. بر رگهای خونی تأثیر منفی می گذارد و سرعت تغییرات دیابتی موجود در آنها را تسریع می کند.
علائم بیماری
علائم آنژیوپاتی دیابتی اندام تحتانی به این بستگی دارد که رگها به چه کسانی مبتلا می شوند و طول مدت بیماری است. دوره میکرو و ماکرواگنیوپاتی معمولاً به چند مرحله تقسیم می شود. هر مرحله با سطح مشخصی از تحولات در رگها و علائم مشخص شده در خود مشخص می شود.
شش درجه از میکروآنژیوپاتی تشخیص داده می شود:
- درجه صفر این بیماری با عدم وجود کامل علائم مشخص می شود. از این نظر شناسایی این بیماری در این مرحله از توسعه دشوار است ، زیرا بیماران به ندرت با پزشک مشورت می کنند. اما در حین بازرسی ، متخصص ممکن است متوجه تغییراتی باشد که آغاز شده است.
- درجه اول اولین علائم بیماری در این مرحله ظاهر می شود. آنها شامل تغییر سایه پوست پاها هستند (رنگ پریده می شود) ، ظاهر زخم های کوچک (همراه با التهاب پوست اطراف آنها نیست و باعث درد شدید نمی شود).
- درجه دوم زخم ها عمیق تر می شوند. آنها می توانند بر روی عضله و استخوان ها تأثیر بگذارند. درد آشکار می شود؛
- درجه سوم سایت های زخم ها شروع به از بین رفتن می کنند (نکروز ظاهر می شود ، در انتهای شکل گیری و لبه های آن پخش می شود). پوست اطراف زخم قرمز می شود ، تورم ظاهر می شود. در بعضی موارد ، بیماران دچار استئومیلیت می شوند (بافت استخوانی ملتهب می شود). آبسه و خلط نیز ممکن است.
- درجه چهارم این بیماری با گسترش نکروز در خارج از زخم (روی انگشتان پا یا شروع آن) مشخص می شود.
- درجه پنجم یک شکل شدید از نکروز. تا کل پا امتداد دارد. در این حالت نجات او غیرممکن است. در این مرحله ، بیمار قطع عضو می شود.
چهار مرحله از ماکروآنژیوپاتی متمایز می شود:
- مرحله اول در مرحله اول ماکروآنژیوپاتی ، ضخیم شدن ناخن ها و بی حسی انگشتان پا مشاهده می شود. در حین ورزش ، سریع احساس خستگی در پاها بوجود می آید. اولین حرکات بعد از خواب محدود است. "حدت متناوب" آشکار می شود (هر پانصد تا هزار متر). علاوه بر این ، این بیماری در افزایش عرق شدن اندامها بروز می کند. منجمد کردن پا به راحتی.
- مرحله 2a بیماران بطور دوره ای پا را بی حس می کنند ، انجماد پاها حتی در فصل گرم احساس می شود. جوش های پوستی روی اندام ها مشاهده می شود ، عرق کردن بیشتر می شود. "تقصیر متناوب" هر دویست تا پانصد متر ظاهر می شود.
- مرحله 2b تمام علائم فوق همچنان پابرجاست ، اما لنگ بودن بعد از پنجاه تا دویست متر ظاهر می شود.
- مرحله 3a به علائم از قبل آشکار شده ، دردهایی اضافه می شود که با شروع شب شدت می یابد. گرفتگی ساق پا اغلب رخ می دهد. احساس سوزش در پوست وجود دارد که خشک و پوسته پوسته می شود. وقتی بیمار دراز کشیده ، پاها کمرنگ می شوند. "تقصیر متناوب" هر پنجاه متر اتفاق می افتد.
- مرحله 3b احساس درد دائمی می شود. تورم پاها مشاهده می شود. زخم های نکروز ظاهر می شوند.
- مرحله چهارم آخرین مرحله از بیماری. نکروز تا انگشتان ، گاهی به کل پا گسترش می یابد ، به همین دلیل بافت اندام ها می میرند. به همین دلیل ، عفونت ها می توانند در بدن ایجاد شوند ، همراه با ضعف عمومی و افزایش دمای بدن بیمار.
در صورت عدم رعایت قوانین بهداشت شخصی و عدم کنترل روند بیماری ، کثیفی های ناشی از آنژیوپاتی وارد زخم می شوند که این یک روند عفونت است.
اگر اخیراً این عفونت رخ داده است و هنوز زمان توسعه نیافته است ، می توانید با کمک ضد عفونی کننده وضعیت را اصلاح کنید. با نکروز گسترده بافت پا ، اندام باید قطع شود.
فرآیندهای تخریبی که در رگهای اندامها اتفاق می افتد قابل برگشت نیست. درمان کامل بیمار نیز غیرممکن است. تنها کاری که امروزه پزشکی مدرن می تواند کند کند پیشرفت آنژیوپاتی است. اما برای این ، این بیماری باید به موقع تشخیص داده شود ، که از عدم وجود علائم واضح بیان شده در مراحل اولیه توسعه آن جلوگیری می شود.
تشخیصی
برای تشخیص دقیق ، متخصص باید تشخیص را انجام دهد. او به شکایات بیمار گوش می دهد و او را معاینه می کند. علاوه بر این ، تعیین سطح گلوکز خون و ادرار ضروری خواهد بود. برای این کار ، تجزیه و تحلیل های ویژه انجام می شود. شما همچنین نیاز به انجام تحقیقات تخصصی دارید:
- داپلروگرافی اندام تحتانی ، یعنی معاینه سونوگرافی. با استفاده از این روش می توانید سرعت جریان خون را تعیین کرده و نقاطی را که در آن کند می شود پیدا کنید. داپلروگرافی همچنین به شما امکان می دهد وضعیت رگ ها را تعیین کنید. در صورتي كه بيمار مبتلا به زخم گانگرن ، استوپيك باشد ، لزوماً معاينه مشابه انجام مي شود.
- شریان نگاری اندام تحتانی. جوهر روش ، تجویز ماده خاصی در عروق است که عبور آن از طریق رگها توسط اشعه ایکس کنترل می شود. بنابراین ، می توانید دریابید که کدام کشتی ها آسیب دیده اند.
علاوه بر تمام موارد فوق ، متخصص پالس و فشار بر روی عروق مستقر در پا و روی شریان های واقع در زیر زانو و ران را اندازه گیری می کند.
درمان بیماری
اساس درمان ، حفظ سطح قند خون در سطح عادی است.
این با استفاده از داروهای خاص که باعث کاهش مقدار گلوکز در خون و تحریک ترشح انسولین می شود ، حاصل می شود. درمان دیابت با نظارت پزشک انجام می شود. علاوه بر این ، نظارت مداوم بر میزان گلوکز در ادرار و خون از اهمیت برخوردار است. از جمله داروهای کاهش دهنده گلوکز می توان موارد زیر را تشخیص داد:
- گلی بنکلامید. مطلوب بر آزاد سازی انسولین تأثیر می گذارد. در روز اول مصرف ، یک قرص دارو مصرف کنید. در مرحله بعد ، دوز ابتدا به دو ، سپس به سه قرص افزایش می یابد. دوز مصرفی به میزان قند بستگی دارد.
- "دیاستابل". قبل از تشکیل گلوکز ، تجزیه کربوهیدرات ها را تحریک می کند ، به همین دلیل سطح قند خون در سطح عادی حفظ می شود. این دارو سه بار در روز ، هر بار یک قرص (50 میلی گرم) مصرف می شود. تنظیم دوز یک ماه پس از شروع دارو انجام می شود.
- اماریل بر ترشح انسولین تأثیر می گذارد. میزان مصرف روزانه 1 قرص (یک میلی گرم) است. هر دو هفته ، دوز افزایش می یابد (هر بار توسط یک میلی گرم).
اگر بیمار ماکروآنژیوپاتی دیابتی داشته باشد ، داروهایی تجویز می شوند که بر میزان کلسترول تأثیر می گذارد. از جمله آنها:
- توروکارد علاوه بر سرکوب سنتز کلسترول ، باعث افزایش مقاومت رگ ها می شود. دوز اولیه روزانه دارو ده میلی گرم است. متوسط دوز بیست میلی گرم است. در بعضی موارد ، می توان آن را به چهل میلی گرم افزایش داد.
- زكور بر کلسترول تأثیر می گذارد. دوز همان است که در مورد قبلی است. این دارو در عصرانه مصرف می شود.
- لوواستول مصرف دارو منجر به سرکوب تشکیل کلسترول در کبد می شود و سطح آن در خون کاهش می یابد. دوز استاندارد بیست میلی گرم است. در صورت لزوم ، می توان آن را به چهل میلی گرم افزایش داد. این دارو یک بار در روز مصرف می شود.
علاوه بر این ، بیمار ممکن است داروهای تجویز کند که خون را نازک می کند ، گردش خون را بهبود می بخشد ، روند سوخت و ساز بدن ، مسکن ها و آنتی بیوتیک ها را علیه عفونت ها تثبیت می کند. رژیم درمانی خاص به وضعیت بیمار و مرحله رشد بیماری بستگی دارد.
در بعضی موارد ممکن است عمل جراحی ضروری باشد. عملیات در:
- وجود مناطق محدود باریک در عروق بزرگ آسیب دیده (جراحی بای پس ، ترومبکتومی ، مداخله اندوواسکولار).
- آسیب گسترده به شریان ها ، باریک شدن آنها (در این حالت ، گره های عصبی که مسئول اسپاسم هستند برداشته می شوند).
- وجود زخمهای چرکی ، خلط ، نکروز انگشت. هدف از این عمل جراحی ، برداشتن بافت مرده ، تخلیه حفره های چرکی است. در بعضی موارد قطع عضو انگشت انجام می شود.
- ردیابی گانگرن. در این حالت قطع عضو انجام می شود. بسته به منطقه آسیب دیده ، اندام در سطح ران ، ساق پای ، پیشانی برداشته می شود.
اقدامات پیشگیرانه
آنژیوپاتی دیابتی عروق اندام تحتانی لزوماً منجر به توسعه گانگرن و قطع عضو بیشتر اندام نمی شود. با توجه به توصیه های پزشک و پیشگیری به موقع ، ممکن است گانگرن ظاهر نشود. در همین حال ، تقریباً نود درصد از بیمارانی که درگیر به موقع درمان این بیماری نشده اند و سبک زندگی خود را تغییر نداده اند ، 5 سال پس از پیشرفت بیماری ، نکروز پا را ایجاد می کنند. در ده درصد موارد منجر به آلودگی خون و مرگ بیمار می شود.
پیشگیری از آنژیوپاتی دیابتی:
- پیروی از یک رژیم خاص ، شامل استفاده محدود از نمک ، کربوهیدرات ها ، لیپیدها.
- امتناع از عادت هایی که برای سلامتی مضر هستند (هم از نظر مصرف دخانیات و هم از مشروبات الکلی).
- فعالیتهای بدنی صحیح انتخاب شده (مجموعه ای از تمرینات در حال توسعه است که باعث تشدید تاکی کاردی ، آنژین صدری و سایر بیماری ها نمی شود).
- پیاده روی روزانه در خیابان. ترجیحاً در مناطقی با هوای پاک. مدت زمان هر پیاده روی باید حداقل 40 دقیقه باشد.
- اصلاح وزن (برای چاقی)؛
- نظارت مداوم بر کلسترول و قند خون و همچنین نظارت بر فشار خون؛
- جلوگیری از استرس.
- مصرف داروهای مولتی ویتامین که بدن را تقویت می کنند.
همانطور که قبلاً ذکر شد ، درمان بیماری غیرممکن است. اما با کمک اقدامات پیشگیرانه می توان از پیشرفت بیشتر آن جلوگیری کرد.
بنابراین ، آنژیوپاتی دیابتی منجر به کاهش کشش دیواره های عروقی و کاهش لومن شریانی می شود. به همین دلیل جریان خون طبیعی مختل شده و باعث کاهش عملکرد اندامهای آسیب دیده می شود. این بیماری فقط مختص بیماران مبتلا به دیابت است. علائم بیماری بستگی به رگ های آسیب دیده و میزان پیشرفت بیماری دارد.
اگر علائم بیماری یافت شد ، با پزشک مشورت کنید. او رژیم درمانی بهینه را تشخیص داده و انتخاب می کند. اگر درمان را شروع نکنید ، عوارضی ممکن است رخ دهد که منجر به قطع عضو یا مرگ خواهد شد.