پانکراتیت یا التهاب لوزالمعده به دلیل عوارضی که اغلب تشکیل شده و زندگی بیمار را تهدید می کند ، یک بیماری خطرناک محسوب می شود. مرگ بافت های اندام در نتیجه اثرات تهاجمی آنزیم های خودشان منجر به تخریب ساختاری لوزالمعده ، ترشح سموم به جریان خون عمومی و تشکیل پاتولوژی های سیستمیک می شود. این روند نکروز لوزالمعده نامیده می شود و عارضه ای است که تقریباً در نیمی از موارد منجر به مرگ می شود (طبق برخی گزارش ها - 80٪).
آسیب رساندن به رگهای خونی لوزالمعده ، که در مقابل پس زمینه روند التهابی اتفاق می افتد ، اغلب منجر به تشکیل خونریزی در پارانشیم می شود. چنین هماتوما بیشتر روند پاتولوژیک را تشدید می کند ، مجاری را فشرده می کند و تخلیه اعضای بدن را دشوار می کند. نکروز لوزالمعده لوزالمعده تشکیل می شود ، جایی که اختلالات عروقی ابتدا در تخریب غده می روند.
دلایل و مکانیسم توسعه
در بیشتر موارد ، زمینه (و اولیه) بیماری به پانکراتیت حاد خونریزی حاد تبدیل می شود ، یعنی مرحله اولیه تخریب بافت لوزالمعده توسط آنزیم ها و روند التهابی. این بیماری با تخریب دیواره های عروقی ، رها شدن خون به فضاهای بینابینی ، تشکیل خونریزی مشخص می شود. این سازندها شروع به فشردن نواحی عملکردی اندام می کنند ، که این فعالیت غده و بازسازی آن را پیچیده می کند.
در بعضی موارد پارگی رگهای خونی یا نازک شدن دیواره های آنها رخ نمی دهد ، اما لخته شدن خون تشکیل می شود که با فرآیندهای سیستمیک همراه است. آنها عروق را مهار می کنند ، در نتیجه قسمتهای جداگانه غده بدون اکسیژن باقی می مانند و شروع به مردن می کنند. چنین پانکراتیت خونریزی ، که به نکروز تبدیل می شود ، صحیح تر ایسکمیک نامیده می شود ، یعنی در ابتدا بر اساس مرگ سلول ها انجام می شود ، اما روند التهابی تا حدودی به آن می پیوندد.
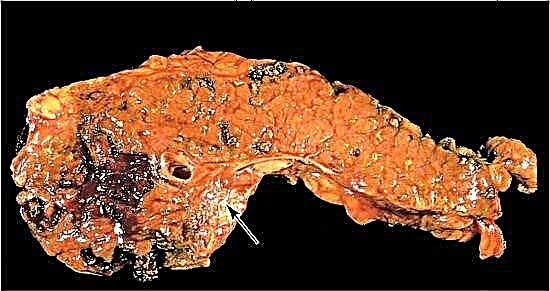
کانون های خونریزی به مناطقی از نکروز تبدیل می شوند
صرف نظر از آنچه باعث ایجاد آسیب در نواحی لوزالمعده یا به عنوان یک کل عضو ، اثرات آنزیم ها ، خونریزی یا ایسکمی بافتی شده است ، آنها خیلی سریع شروع به فروپاشی می کنند. در محل آنها کانون های پوسیدگی تشکیل می شوند ، جایی که خون ، مایع بینابینی ، مقدار زیادی سموم جمع می شوند. همه این مواد شروع به ورود به جریان خون می کنند و بدن را "مسموم می کنند". با پانکراتیت خونریزی ، که به نکروز تبدیل می شود ، کلیه ها ، قلب ، کبد و مغز رنج می برند.
دلایل مختلفی وجود دارد که می تواند باعث لوزالمعده حاد شود ، که با نکروز پیچیده می شود. آنها می توانند به شرح زیر معرفی شوند:
- مصرف بیش از حد الکل؛
- مصرف بیش از حد غذاهای چرب ، تند و دودی؛
- بیماری های پس زمینه از کبد و مثانه (کوله سیستیت ، کوللیتاسیس ، دیسکینزی صفراوی).
- اختلالات خونریزی؛
- آسیب شناسی خود ایمنی (واسکولیت سیستماتیک)؛
- آسیب به لوزالمعده در طی صدمات یا مداخلات جراحی.
همانطور که عمل بالینی نشان می دهد ، نکروز لوزالمعده لوزالمعده حاد اغلب در سنین جوانی و میانسالی بروز می کند و الکل و خطاهای تغذیه ای عوامل تحریک کننده می شوند. در عین حال ، بیماران در اکثر موارد "دوستداران یک نوشیدنی" نیستند ، اما یک دوز واحد اتانول اضافی می تواند منجر به عواقب مخرب مخرب در غده شود. در مشروبات الکلی ، مصرف مداوم الکل به بدن به ندرت باعث نکروز لوزالمعده می شود ، غالباً پانکراتیت مزمن ایجاد می شود و به دنبال آن اسکلروز لوزالمعده است.
علائم
علائم نکروز لوزالمعده حاد ، خیلی سریع و در طی چند ساعت و تا یک روز رشد می کند. در آغاز فرآیند پاتولوژیک ، هنگامی که آگاهی هنوز روشن است ، بیمار می تواند به طور واضح شروع بیماری را با مصرف ، به عنوان مثال ، مقدار زیادی الکل (چنین بیمارانی مسموم کند) مرتبط کند. سپس ، هنگامی که یک سندرم مسمومیت تلفظ شده و آسیب مغزی شکل می گیرد ، گرفتگی و از بین رفتن هوشیاری رخ می دهد.
بنابراین باید مراقبت های پزشکی در مواقع اضطراری به بیمار ارائه شود. چنین بیمارانی فوراً در بخش مراقبت های ویژه بستری می شوند ، زیرا به معنای واقعی کلمه هر دقیقه می تواند برای فرد تعیین کننده باشد.
به طور کلی ، علائم بالینی نکروز لوزالمعده لوزالمعده بسیار شبیه پانکراس حاد است ، اما ظاهر و رشد آنها خیلی سریع رخ می دهد. علاوه بر این ، در روزهای اول از شروع نکروز ، آسیب به کلیه شروع می شود ، اختلالات عصبی و روانی شکل می گیرد.
معمولی ترین علائم نکروز لوزالمعده به شرح زیر است:
 آیا فرد می تواند بدون لوزالمعده زندگی کند
آیا فرد می تواند بدون لوزالمعده زندگی کند- درد شدید ، در حال رشد در قسمت فوقانی شکم و هیپوکندری چپ ، در سمت چپ گسترش می یابد. در اولین ساعت های نکروز ، شدت درد با شدت آسیب شناسی و میزان تخریب لوزالمعده مطابقت دارد. اما پس از آن ، هنگامی که مرگ پایانی های عصبی در بدن آغاز می شود ، دریافت ضربان های درد متوقف می شود. وجود مسمومیت شدید با تمایل به کاهش درد ، علامتی پیش آگهی نامطلوب محسوب می شود.
- استفراغ مکرر ، که اندکی پس از شروع درد ظاهر می شود و منجر به کم آبی بدن فرد (در استفراغ - مخاط ، صفرا و خون) می شود.
- خشکی پوست و غشاهای مخاطی در نتیجه کمبود آب بدن که رنگ آن کم رنگ است.
- زبان خشک شده با روکش سفید.
- سندرم مسمومیت (تب ، لرز ، ضعف شدید ، عدم اشتها).
- اختلالات عروقی ، که با تغییر فشار خون ظاهر می شوند. بیشتر اوقات ، این سقوط می کند و منجر به فروپاشی (غش) می شود.
- ایجاد نفخ شکم به دلیل کندی حرکت روده و کمبود مدفوع.
- کاهش میزان ادرار یا عدم دفع ادرار.
- تشکیل انسفالوپاتی یا آسیب مغزی (هوشیاری گیج ، بی نظمی ، آشفتگی ، سپس این علائم به حالت اغما تبدیل می شوند).
علاوه بر این ، خونریزی های گسترده ای که با نکروز لوزالمعده لوزالمعده بواسیر ایجاد می شود ، می توان از نظر بصری روی پوست شکم در قسمت جلویی و طرفین مشاهده کرد. آنها مانند لکه های سیانوتیکی (سیانوتیکی) در برابر پس زمینه پوست کم رنگ و سرد به نظر می رسند.

کبودی مشخصه روی پوست باعث می شود تشخیص صحیح انجام شود.
مرگ سریع بافتهای اندام و کپسول ، که در حین تخریب به ویژه تخریب کامل اتفاق می افتد ، پس از چند ساعت منجر به شکل گیری عواقب بسیار خطرناک می شود. محتویات لوزالمعده ، قطعات بافت نکروتیک ، اگزودات بواسیر ، سموم از بدن خارج می شوند ، یعنی درون حفره شکمی قرار می گیرند. پریتونیت شروع می شود ، تشکیل آبسه های چرکی در پریتون و سایر اندام های داخلی ، سپسیس ایجاد می شود (عفونت عمومی خون). تمام این فرایندها تقریباً هیچ شانسی برای بقا ندارند.
روشهای تشخیصی
سرعت اقدامات تشخیصی و تشخیص صحیح موفقیت درمان و پیش آگهی را تعیین می کند. در بخش بستری بیمارستان بیمارستانی که معمولاً در شرایط بسیار جدی قرار دارد ، پزشکان معاینه زیادی انجام می دهند (درمانگر ، متخصص گوارش ، جراح ، احیا). اطلاعات مربوط به آنامزی در افرادی که بیمار را همراهی می کنند ، در صورت امکان ، در خود بیمار شکایت می شود. وضعیت پوست ، وجود نقاط درد ، میزان خروج ادرار ، وضوح هوشیاری ارزیابی می شود.
آزمایش های لازم فوراً انجام می شود:
- خون برای تعیین محتوای آنزیم ها (آمیلاز ، لیپاز ، تریپسین ، الاستاز).
- ادرار برای آمیلاز؛
- با استفاده از صدا ، آب معده و ترشح لوزالمعده گرفته می شود ، که در آن آنزیم ها و میزان اسیدیته مشخص می شود.
- coprogram برای محتوای چربی.
علاوه بر تشخیص آزمایشگاهی ، از روشهای ابزاری نیز استفاده می شود. اینها سونوگرافی ، رادیوگرافی ، CT ، MRI است. در صورت لزوم از لاپاراسکوپی یا آندوسکوپی استفاده می شود که به شما امکان می دهد مستقیماً با تماس چشمی وضعیت لوزالمعده و کل حفره شکم را ارزیابی کنید.

تمام آزمایشات برای نکروز لوزالمعده به صورت فوری انجام می شود.
همه روشهای تشخیصی ، همزمان با روشن شدن تشخیص پانکراس یا نکروز حاد لوزالمعده ، می توانند سایر آسیب شناسی هایی که با علائم مشابه رخ می دهند ، از بین ببرند. این انسداد حاد روده ، آپاندیسیت حاد ، کوله سیستیت حاد ، زخم معده سوراخ شده ، پارگی آئورت شکمی ، ترومبوز رگ های حفره شکمی است.
روشهای درمانی
درمان نکروز پیچیده است و ترکیبی از روشهای محافظه کار و رادیکال است. در چند روز اول از شروع نکروز لوزالمعده ، مداخله جراحی توصیه نمی شود ، زیرا یک عفونت ثانویه احتمالی در پس زمینه "ذوب سریع" بافت لوزالمعده می تواند وضعیت بیمار را به شدت بدتر کند. در این دوره ، ترجیحاً به درمان محافظه کارانه داده می شود.
با هدف:
- کاهش شدت درد؛
- ترشح لوزالمعده از ترشح.
- کاهش فشار داخل ارگان؛
- دفع سموم از بدن
برای خنثی سازی و از بین بردن آنزیم ها از لوزالمعده ، از ترازیلول ، کنتریک ، ریبونوکلئاز استفاده می شود. همچنین کاهش اسیدیته آب معده با آتروپین ، افدرین نیز حائز اهمیت است. استفاده از دیورتیک ها منجر به کاهش ورم در اندام و کاهش فشار کپسول بر روی پارانشیم می شود. "تصفیه" خون از سموم ، یعنی سم زدایی ، با معرفی جایگزین های خون و مجبور شدن بعدی دیورز با استفاده از دیورتیک ها انجام می شود.

نکروز لوزالمعده لوزالمعده اغلب به عمل جراحی نیاز دارد
پس از گذشت چند روز ، اگر اثربخشی روشهای محافظه کارانه اندک باشد ، عملی انجام می شود. در حین جراحی ، توده های خونریزی و نکروتیک برداشته می شود ، باز بودن مجاری مجاری غده احیا می شود ، جریان خون اصلاح می شود. نکروز لوزالمعده لوزالمعده هموراژیک ، نیاز به برداشتن عضو یا برداشتن کامل آن دارد.
پیش آگهی همه اشکال نکروز لوزالمعده لوزالمعده مبهم است. میزان مرگ و میر بسیار بالا است ، عمدتا به دلیل ضایعات سیستمیک همراه ، اما همیشه امکان بهبود وجود دارد.