خیلی اوقات ، بیماران مبتلا به دیابت عوارض مختلفی ایجاد می کنند. یکی از عوارض خطرناک که در پیشرفت دیابت بروز می کند ، نقض گردش خون در اندام تحتانی و همچنین اختلال در هدایت الیاف عصبی واقع در بافتهای اندام تحتانی است.
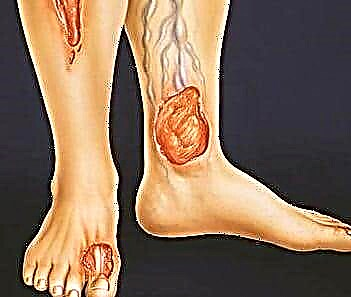
اینگونه تخلفات با این واقعیت آشکار می شود که زخم های غیر بهبودی روی پا ظاهر می شوند و پا شروع به پوسیدگی دیابت می کند.
در چنین شرایطی ، حتی اگر بهبودی بافت نرم انجام شود ، استخوان همچنان به پوسیدگی خود ادامه می دهد. این عارضه جدی بدون جبران دیابت قابل درمان نیست.
تظاهرات خارجی نقض ظاهر زخم های استوایی غیر شفابخش در سطح پوست پا است. ظهور زخم های استوایی منجر به این واقعیت می شود که سپسیس در بدن ایجاد می شود.
سپسیس پاسخ بدن به توسعه یک فرآیند عفونی موضعی است که در شکل گیری زخم های استوایی ایجاد می شود. سپسیس در اثر نفوذ میکرو فلورای چرکی یا لکه دار روی پوست آسیب دیده اندام ایجاد می شود. در بعضی موارد ، سپسیس ممکن است به دلیل ایجاد عفونت نهفته باشد.
سپسیس با گسترش مداوم فلور باکتریایی و سموم آن در بدن مشخص می شود که باعث ایجاد آسیب های شدید می شود.
اگر آسیب روی پوست روی سطح پا یافت شده است که مدت طولانی بهبود نمی یابد ، باید سریعاً از بخش جراحی یک بیمارستان پزشکی کمک بگیرید. واقعیت این است که درمان پای دیابتی در بخش دیابتی انجام نمی شود.
ایجاد زخم های استوایی به دلیل عارضه دیابت قندی است که در نتیجه آسیب عروق کوچک و انتهای عصبی واقع در بافت های اندام تحتانی رخ می دهد.
بیشتر اوقات ، تشکیل زخم های استوایی با ظاهر شدن روی پوست انگشتان پا از میکروتراوم ها که به خودی خود بهبود نمی یابند ، شروع می شود.
اختلالات گردش خون در بافت اندام تحتانی منجر به اختلال در تغذیه سلول ها می شود. ظهور زخم های استوایی روی سطح پاها شروع می شود و به تدریج به پاها و پاشنه ها فرود می آید ، که روی آن بافت پوسیده ظاهر می شود.
درمان مورد استفاده برای بومی سازی بیماری و درمان آن طولانی و دشوار است.
علل زخم های استوایی در دیابت
 هر نوع دیابت نوعی بیماری است که نیاز به نظارت مداوم بر میزان قند در بدن دارد. علاوه بر این ، برای جلوگیری از بروز عوارض ، باید شیوه زندگی و رژیم تغییر یابد.
هر نوع دیابت نوعی بیماری است که نیاز به نظارت مداوم بر میزان قند در بدن دارد. علاوه بر این ، برای جلوگیری از بروز عوارض ، باید شیوه زندگی و رژیم تغییر یابد.
به منظور جلوگیری از بروز اختلال در عملکرد سیستم های عروقی و عصبی که با پیشرفت دیابت قندی رخ می دهد ، تغییر در شیوه زندگی طبیعی لازم است.
نقض در تغذیه سلول های بافتی اندامها ، در تأمین اکسیژن به سلول ها و از بین بردن ترکیبات سمی که در بافت ها ایجاد می شوند سریعتر اتفاق می افتد اگر بیمار مبتلا به دیابت قند دارای مقدار بالای گلوکز باشد.
رشد زخم های استوایی در حضور یک شکل روان از دیابت در فرد مشاهده می شود. بیشتر اوقات ، ایجاد زخم در سطح پوست اندام تحتانی مشاهده می شود که پیشرفت دیابت نوع 2 ، که وابسته به انسولین نیست ، در بدن بیمار رخ می دهد.
بروز علائم كتواسیدوز و وجود مقدار زیاد قند در بدن در صورتی رخ می دهد كه بیمار در مورد بیماری خود جدی نباشد و اقدامی با هدف متوقف كردن عواقب ایجاد بیماری انجام ندهد.
برای جلوگیری از ظهور زخم های استوایی ، لازم است برای هر بیمار مبتلا به دیابت ، نه تنها سطح گلیسمی در بدن کنترل شود ، بلکه باید با مراقبت دقیق از پوست پاها نیز جلوگیری شود تا از بروز صدمات بحرانی به پوست جلوگیری شود.
واقعیت این است که حتی ظاهر کوچکترین میکروتروما می تواند ظاهر زخم را برانگیزد.
چرا زخم ها تشکیل می شوند؟ دلیل ظهور زخم های تروفیک پیشرفت در بدن بیمار از عوارضی مانند آنژیوپاتی دیابتی است که با آسیب عروق کوچک سیستم گردش خون و نوروپاتی دیابتی ، که ضایعه انتهای عصب کوچک است ، خود را نشان می دهد.
این اختلالات در مجتمع منجر به تشکیل پای دیابتی می شود. این وضعیت پاتولوژیک اندام تحتانی مستعد شکل گیری نه تنها زخم های استوایی بلکه توسعه گانگرن است. در نتیجه توسعه و گسترش زخم های استوایی در سطح اندام تحتانی ، بافت های مجاور و خون به سموم تشکیل شده در کانون عفونی ، که یک زخم استوایی است آلوده می شوند.
برای جلوگیری از ایجاد زخم های حفره ای و گانگرن اندام تحتانی ، اجرای مراقبت صالح برای اندام ها و کنترل شدید سطح قند خون در پلاسمای خون بیمار امکان پذیر است.
بروز زخم استوایی در دیابت
 بروز زخمهای استوایی بیشتر در ناحیه فالانژهای ناخن انگشتان پا مشاهده می شود. گاهی اوقات بروز کانونهای استوایی بر روی سطح پاشنه پا.
بروز زخمهای استوایی بیشتر در ناحیه فالانژهای ناخن انگشتان پا مشاهده می شود. گاهی اوقات بروز کانونهای استوایی بر روی سطح پاشنه پا.
با تشکیل ذرت و میکروتروما در فرآیند استفاده از کفش یا کفش ناراحت کننده که از نظر اندازه مناسب نیستند ، می توان کانونهای گرمسیری را تسهیل کرد. احتمال بروز زخم استوایی در نتیجه پدیکور ناموفق برای دیابتی ها ، سوختگی ، ساییدگی و سایر اثرات آسیب زای روی پوست اندام تحتانی نیز زیاد است.
نتیجه چنین ریزگردها تشکیل زخمهای غیر شفابخشی برای مدت طولانی است که به مرور زمان در اندازه و عمق افزایش می یابد. افزایش در ناحیه و عمق زخم ها باعث می شود تا نفوذ راحت تر میکروفلورای چرکی و پتانسیل فعال در سطح زخم فراهم شود.
در نتیجه نفوذ میکروفلورهای پرفشاری و چرکی روی سطح زخم ، عفونت بافت رخ می دهد و روند پوسیدگی بافت آغاز می شود ، که به طور قابل توجهی درمان عوارض را پیچیده تر می کند.
ویژگی ها و تفاوت های زخم های استوایی در حضور دیابت موارد زیر است:
- در صورت وجود سطوح زخم کوچک در بیمار ، ظاهر احساس درد مشخصی مشاهده می شود که در شب شدت می یابد. در برخی موارد ، با پلی نوروپاتی دیابتی شدید ، ممکن است درد وجود داشته باشد ، حتی در صورت ایجاد زخم های بزرگ و عمیق.
- خود درمانی یک زخم تروفیک با ایجاد آنژیوپاتی دیابتی و پلی نوروپاتی در بدن اتفاق نمی افتد.
- کانونهای گرمسیری در دیابت می توانند در ناحیه افزایش یافته و عمیق تر شوند. این کانونها می توانند منجر به ایجاد گنگنن در بیمار شوند که این امر به مداخله جراحی شامل قطع عضو آسیب دیده اندام نیاز دارد.
ظهور زخم های تروفیک هم با پیشرفت نهفته دیابت و هم در حضور بیمار مبتلا به واریس امکان پذیر است.
این وضعیت نیاز به معاینه اضافی از بدن بیمار برای تعیین دلایل کانونهای استوایی و تعیین معالجه مناسب دارد.
مراحل توسعه زخم های استوایی در دیابت
چندین مرحله از ایجاد کانونهای استوایی در حضور دیابت در بیمار وجود دارد.
مرحله اول مرحله وقوع تمرکز غنائم است. در این مرحله ، به تدریج زخم استوایی در اندازه افزایش می یابد و عمیق تر می شود. کف زخم با پلاک سفید پوشانده شده است. در بعضی موارد ، پلاک ممکن است رنگ خاکستری خاکستری یا خاکستری داشته باشد.
در این مرحله از ایجاد زخم ، بوی نامطبوع ظاهر می شود و فرد ممکن است احساس بی حسی و خنک کننده پاها کند ، که این امر با اختلال در گردش خون و درونی شدن بافت همراه است.
مرحله دوم با پاکسازی زخم گرمسیری مشخص می شود. در این مرحله ، زخم از پلاک پاکسازی می شود و کف زخم رنگ صورتی روشن را به دست می آورد. در این مرحله اندازه و عمق زخم تغییر نمی کند.
مرحله بهبود تمرکز غنائم. ترمیم زخم ها اغلب با لبه های اطراف کل محیط شروع می شود. به تدریج زخم در اندازه کاهش می یابد. با یک درمان کافی و به موقع ، ناحیه زخم کاهش می یابد و جزایر بهبودی در داخل آن ظاهر می شود.
به طور مستقل برای درمان زخم های تروفیک در دیابت توصیه نمی شود. اگر به خود درمانی مشغول هستید ، عواقب بسیار جدی ایجاد می شود.
نحوه مراقبت از پاهایتان با دیابت ، از این ویدئو در این مقاله به متخصص خبر می دهد.