دیابت قندی نوعی بیماری است که در آن بسیاری از اندامهای انسانی درگیر می شوند. این بیماری علائم و علائم زیادی دارد که نشان دهنده وجود عوارض است. یکی از نشانه های مشخص پای پا (Charcot) است.
در دیابت ، سیستم ایمنی بدن کنترل سیستم ایمنی بدن و اعضای بدن را کنترل نمی کند. بیماران اغلب از پیشرفت سریع مشکلات پا گزارش می کنند.
پای دیابتی یک آسیب شناسی است که می تواند منجر به عوارض جدی شود. در صورت تشخیص دیابت ، لازم است با دقت وضعیت پاها و تغییراتی که رخ می دهد را کنترل کنید.
پای چارکوت چیست
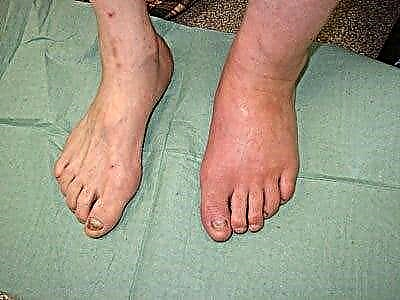 استئوآرتروپاتی دیابتی کف پا در نقض ساختار اندام تحتانی که با افزایش قند خون ظاهر می شود بیان می شود. با کنترل کافی دیابت ، حساسیت عصبی کاهش می یابد و خونریزی در عروق پاها کاهش می یابد.
استئوآرتروپاتی دیابتی کف پا در نقض ساختار اندام تحتانی که با افزایش قند خون ظاهر می شود بیان می شود. با کنترل کافی دیابت ، حساسیت عصبی کاهش می یابد و خونریزی در عروق پاها کاهش می یابد.
بنابراین ، خطر آسیب به اندام و بروز عفونت ها وجود دارد.
با دیابت ، سیستم عصبی غالباً تحت تأثیر قرار می گیرد و فرد نمی تواند اندام خود را کاملاً احساس کند. روند ترشح سبوم و همچنین عرق کردن مختل شده است. این وضعیت منجر به شروع موارد زیر می شود:
- استخوان ها
- پوست
- مفاصل پا.
فشار در حین حرکت اندام ظاهر می شود ، که منجر به نقص پوست می شود. ممکن است یک زخم و سندرم چارکوت ظاهر شود. حالت دوم در ظاهر زخمهای روی پاها ، آسیب به استخوانها و مفاصل بیان می شود.
در همان زمان ، بهبودی به آرامی صورت می گیرد ، میکروب ها اغلب گسترش می یابند. با یک مورد در حال اجرا ، گانگرن دیابتی در دیابت قندی ظاهر می شود ، که مملو از قطع عضو اندام است. این عفونت تهدید کننده زندگی است زیرا می تواند وارد جریان خون شود.
سندرم Charcot به عنوان شکست همه بافتهای اندام تحتانی شناخته می شود.
این به دلیل افزایش طولانی مدت قند خون است.
عوامل بروز بیماری
افراد مبتلا به دیابت و کنترل نامناسب این بیماری در معرض آسیب دیدگی پا هستند. اگر اعصاب پاها آسیب دیده باشد ، ممکن است بیمار احساس اندام نکند.
در این حالت ، فرد نمی تواند مشخص کند که انگشتان دست و پا در هنگام حرکت کجا هستند. اگر اعصاب سالم باشند ، در حین حرکت فرد احساس می کند که پاها در حالت تنش قرار دارند.
در دیابت قندی ، بیمار نمی تواند صدمات پا ، به عنوان مثال ، تاول ، بریدگی و خراش را احساس کند. با پوشیدن آسیب شناسی کف پا ، غالباً ذرت و ذرت ظاهر می شود.
کنترل نامناسب بیماری منجر به وخیم تر شدن شرایط شریانی و آترواسکلروز می شود.
آسیب دیدگی به پاها خطر ایجاد تغییرات چشمگیر در پا را افزایش می دهد. یک زخم غیر شفابخش یکی از مشکلات رایج محسوب می شود. ظاهر او می تواند تحریک شود:
- فشار مداوم روی پاها
- آسیب ثانویه
- آسیب یا سوراخ
- شی خارجی که داخل کفش شد ،
- ظاهر عفونت
صدمه به پوست ناخن ها یا پاها با عفونت قارچی می تواند باعث گسترش قابل توجه عفونت شود. باید فوراً با پزشک مشورت کرده و درمان را شروع کنید.
اشکال بیماری
 بسته به علت سندرم پای دیابتی ، ممکن است اشکال مختلفی از بیماری وجود داشته باشد.
بسته به علت سندرم پای دیابتی ، ممکن است اشکال مختلفی از بیماری وجود داشته باشد.
فرم نوروپاتی رایج ترین است. بافت عصبی به عوامل مختلفی كه به آن آسیب می رسانند بسیار حساس است. بنابراین ، از آسیب شناسی مستعد است. نقص درونی شدن بافت پاها وجود دارد ، سپس ساختار و عملکرد آنها بدتر می شود.
اغلب بین انگشتان و کف پا زخم وجود دارد. در این مناطق ، پا بیشترین فشار را متحمل می شود. همچنین نقض دستگاه لیگامان استخوانی وجود دارد.
نوروپاتی دیابت می تواند:
- درد
- بدون درد
سیر بیماری این فرم با علائم دردناک بروز نمی یابد. فرد ظاهر زخم ، ناراحتی و آسیب را احساس نمی کند. غالباً دیابتی از بی حسی در پاها شکایت دارد. شکل درد با چنین تظاهرات مشخص می شود:
- سوزن شدن اندام تحتانی ،
- تب در پاها
- غازهای غاز
- درد در حالت آرام
- وجود نبض روی پاها با ظاهر نوروپاتی.
توسعه این شکل از بیماری با ضایعات آترواسکلروتیک شریان های پاها رخ می دهد. علائم زیر ظاهر می شود:
- پوست سرد روی پاها ، اغلب کمرنگ و سیانوتیک ،
- رنگ پوست صورتی با گسترش واکنش مویرگ ها ظاهر می شود ،
- ظاهر زبانها در انگشتان دست ،
- درد پاشنه
- عدم امکان احساس نبض روی پا ،
- در صورت وجود درد شدید در پا هنگام پیاده روی ، تردید وجود دارد.
فرم مخلوط از اشکال عصبی و ایسکمیک تشکیل شده است. این بیماری به طور متوسط تا 15٪ از مبتلایان به دیابت مبتلا می شود.
تظاهرات بیماری
استئوآرتروپاتی دیابتی مملو از دررفتگی مداوم ، آسیب دیدگی و وخیم شدن وضعیت عمومی پاها است. پای چارکوت با از بین رفتن کامل عملکردهای آن مشخص می شود.
با استفاده از این آسیب شناسی ، ممکن است چنین علائمی وجود داشته باشد:
- درد ناشی از کشش و احتقان پا ،
- توسعه عفونت
- قرمزی پوست ، تأیید وجود ویروس ،
- پاهای متورم
- افزایش درجه حرارت پوست به دلیل عفونت ،
- بار پا ، ذرت هنگام پوشیدن کفش ناراحت کننده ،
- محتویات چرکی ناشی از زخم ها ،
- لنگش ، مشکل در راه رفتن ،
- رشد صفحه ناخن ،
- وجود قارچ
- به دلیل عفونت ، لرز و تب
- درد شدید در پاها و بی حسی آنها.
به عنوان یک قاعده ، روی پاها ظاهر می شود:
- تاول و کالوس
- رشد ناخن به پوست ،
- برآمدگی کف پا ،
- بورسیت روی شست
- عفونت قارچی
- پوست ترک خورده
- تخلیه پوست
- انحنای انگشتان.
چهار مرحله در پیشرفت دیابت وجود دارد:
- در مرحله اول ، اتصالات از بین می روند. آسیب مفاصل ، شکستگی های جزئی استخوان و دررفتگی رخ می دهد. این مرحله با تورم کف پا ، قرمزی پوست ، افزایش دما مشخص می شود. فرد در این زمان احساس درد نمی کند ،
- در مرحله دوم ، قوس ها فشرده می شوند ، پا تغییر شکل می یابد ،
- در مرحله سوم ، تغییر شکل قابل توجه است. ممکن است شکستگی و دررفتگی خود به خود وجود داشته باشد. انگشتان پا خم می شوند و عملکرد پا مختل می شود ،
- در مرحله سوم ، زخم ها ظاهر می شوند که منجر به عفونت می شود.
مفصل شارکو یک آرتروپاتی پیشرونده است که به دلیل بیماری های مختلف ، که اغلب در افراد مبتلا به دیابت است ، با اختلال در حساسیت درد ظاهر می شود. عواقب آن عبارتند از:
- پیکربندی مشترک
- افیوژن مفصلی ،
- تغییر شکل
- بی ثباتی
تشخیصی
 اگر به استئوآرروپاتی دیابتی مشکوک باشد ، لازم است به موقع با پزشک مشورت کنید. در صورت امکان بهتر است به یک موسسه پزشکی تخصصی مراجعه کنید.
اگر به استئوآرروپاتی دیابتی مشکوک باشد ، لازم است به موقع با پزشک مشورت کنید. در صورت امکان بهتر است به یک موسسه پزشکی تخصصی مراجعه کنید.
برای تشخیص صحیح ، لازم است تصویر بالینی و معاینه اشعه ایکس را با دقت مطالعه کنید ، که مرحله خاصی از پیشرفت بیماری را نشان خواهد داد. پیچیدگی در تعیین بیماری به دلیل این واقعیت است که علائم بیماری ممکن است شبیه باشد:
- خلط پا ،
- ترومبوفلبیت
- لنفوستاز و سایر بیماری ها.
مشکل ترین تشخیص دیفرانسیل در صورتی است که پای چارکوت در مرحله حاد باشد. در چنین شرایطی ، تأخیر در درمان باعث از دست رفتن اندام فرد می شود.
شما می توانید پای دیابتی را با جراحی یا با استفاده از روش های کلاسیک درمان کنید. درمان محافظه کارانه ، اول از همه ، درمان اساسی است. در این مرحله شما نیاز دارید:
- جبران دیابت
- فشار را کنترل کنید
- سطح گلوکز خون را عادی کنید.
 اگر پزشک وجود پای چارکوت را در دیابت ثابت کرده باشد ، در این صورت درمان باید شامل ضد میکروبی با آنتی بیوتیک باشد. برای متوقف کردن سندرم درد ، از داروهایی مانند آنالژین یا ایبوپروفن نیز استفاده می شود.
اگر پزشک وجود پای چارکوت را در دیابت ثابت کرده باشد ، در این صورت درمان باید شامل ضد میکروبی با آنتی بیوتیک باشد. برای متوقف کردن سندرم درد ، از داروهایی مانند آنالژین یا ایبوپروفن نیز استفاده می شود.
علاوه بر این ، بیمار نیاز به انجام چندین اقدامات درمانی دارد که با هدف بازگرداندن حساسیت عصبی و بهبود گردش خون در ناحیه پا انجام می شود. همچنین ممکن است پزشک داروهای ضد عفونی کننده تجویز کند.
علاوه بر رادیوگرافی ، از تصویربرداری رزونانس مغناطیسی نیز استفاده می شود. در بعضی موارد ، اسکیتوگرافی اسکلت پا مشخص شده است.
همه این اقدامات تشخیصی به تعیین سطح تغییرات التهابی ، وجود ریز شکستگی ها و میزان گردش خون در مناطق آسیب دیده کمک می کند. در صورت لزوم ، نشانگرهای بیوشیمیایی پوسیدگی استخوان ارزیابی می شود.
نشانگرهای بازسازی بافت نیز در نظر گرفته می شوند ، زیرا نشانگر فعالیت آنزیم استخوانی است. این اطلاعات ممکن است در دوره بعد از عمل که بعد از قطع عضو یک قسمت انتهایی مفید است مفید باشد.
برای تعیین علت تخریب استخوان ، لازم است آزمایش خون را برای استئومیلیت انجام دهید.
درمان
 اول از همه ، لازم است بدانیم كه اگر فرد به موقع با پزشك مشورت كند ، نتیجه درمانی حداكثر نتیجه را خواهد داد. افرادی که تشخیص دیابت دارند باید به طور مرتب پای خود را ارزیابی کنند.
اول از همه ، لازم است بدانیم كه اگر فرد به موقع با پزشك مشورت كند ، نتیجه درمانی حداكثر نتیجه را خواهد داد. افرادی که تشخیص دیابت دارند باید به طور مرتب پای خود را ارزیابی کنند.
هر کس می تواند معاینه صحیح را بیاموزد در صورت درخواست کمک از دکتر واجد شرایط است. در نتیجه ، فرد باید عادت داشته باشد که مرتباً اندامهای تحتانی خود ، به ویژه پاهای خود را بازرسی کند.
به محض این که هر نوع تغییر ، حتی جزئی ، در ساختار مشخص شود ، باید سریعاً با پزشک مشورت کنید. علاوه بر این ، مهم است که آنچه را که اغلب با بیماری Charcot-Marie همراه است ، یعنی درد در پا به دلیل آتروفی انتهای عصب در نظر بگیرید. ممکن است برای شخص به نظر برسد که این جراحات جزئی است ، با این حال این آسیب جدی است.
اگر زخم ها روی پا ظاهر شوند ، باید با ایجاد عمق مورد بررسی قرار گیرند. برای برخی از زخم ها ، بهبودی با کفی های ارتوپدی نشان داده شده است. این کفی ها هنگام پیاده روی میزان فشار را به میزان قابل توجهی کاهش می دهند. اگر این اندازه گیری کافی نباشد ، از بیحرکتی استفاده می شود که از تأثیر قوی بر روی پوست جلوگیری می کند.
در صورت گسترش زخم به سطح درم ، ممکن است جراحی تجویز شود. هنگام رفع واقعیت عفونت ، پزشک استفاده از آنتی بیوتیک ها را تجویز می کند. در بعضی موارد ، زخم های پلانتار به بیرون بینی های استخوانی گسترش می یابد. در این حالت برای از بین بردن این زخم ها نیاز به عمل جراحی وجود دارد.
نمونه آن استخوان متاتارس است كه با زخم مستقر در پیشانی قابل برداشت است.
ترمیم اسکلت کف پا
هنگامی که پای دیابتی ظاهر می شود ، تمرکز روی از بین بردن زخم ها و آبسه ها تمرکز دارد. در صورت نیاز به تغییر شکل پا ، مداخله جراحی به عنوان یک روش ترمیمی قابل تجویز است.
برداشتن آرتروز و ساختارهای استخوانی خنثی شده و این باعث افزایش فشار بر روی سطح پلانتار می شود. بنابراین ، یک زخم غیر بهبودی ظاهر می شود.
برای استفاده از چنین تکنیک هایی ، لازم است که متوقف شود روند التهابی و عدم وجود پوکی استخوان. اگر این شرایط رعایت نشود ، احتمالاً این عملیات کانونهای جدید تخریب را تحریک می کند.
قبل از عمل باید استخوان ها را با استفاده از وسایل خاصی تقویت کنید. ترمیم کف پا هنگام تغییر شکل شدید ضروری است و این باعث می شود استفاده از کفش های ارتوپدی بی اثر باشد.
پیشگیری
 اول از همه ، شما باید به طور مداوم پاها را به تنهایی بازرسی کنید. در اولین تظاهرات آسیب پوستی یا تغییر شکل آن ، باید با یک متخصص غدد درون ریز مشورت کنید.
اول از همه ، شما باید به طور مداوم پاها را به تنهایی بازرسی کنید. در اولین تظاهرات آسیب پوستی یا تغییر شکل آن ، باید با یک متخصص غدد درون ریز مشورت کنید.
لازم است قیچی را که ناخن ها را قطع می کند ، رها کنید. بهتر است از یک فایل ناخن استفاده کنید. کفش باریک باید از بین برود زیرا پاهای خود را می مالند و کالوس تشکیل می شود.
محافظت از پا در برابر اثرات درجه حرارت های مختلف بسیار مهم است. در صورت یافتن زخم ، باید با محلول پراکسید هیدروژن 3٪ یا کلرهگزیدین با بانداژ درمان شود. در این شرایط ، شما نمی توانید از محصولاتی استفاده کنید که خاصیت برنزه کردن دارند. این وجوه شامل موارد زیر است:
- سبز
- ید
- پرمنگنات پتاسیم.
لازم است از خشک شدن پوست اطمینان حاصل شود. می توانید از کرم ها ، مثلاً بالزامد یا کالوسان استفاده کنید. ویدئوی این مقاله در مورد اشکال پای دیابتی صحبت می کند.