دیابت نوع 1 یا نوع 2 اغلب منجر به عوارض بعدی می شود.
یکی از شایع ترین بیماریهای همزمان نوروپاتی دیابتی است.
به دلیل غلظت بالای گلوکز بوجود می آید ، که منجر به آسیب و تحول منفی متعاقب سلول های عصبی کل بدن می شود.
علل و انواع بیماری
 طبق آمار ، حتی در اولین پرش در سطح گلوکز ، علائم بیماری در 11٪ از بیماران ذکر شده و با پیشرفت دیابت در نوع دوم ، بر هر بیمار سوم تأثیر می گذارد.
طبق آمار ، حتی در اولین پرش در سطح گلوکز ، علائم بیماری در 11٪ از بیماران ذکر شده و با پیشرفت دیابت در نوع دوم ، بر هر بیمار سوم تأثیر می گذارد.
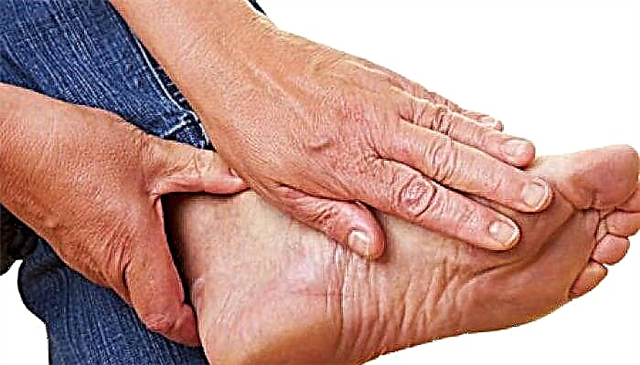
علاوه بر این ، در بخش عمده ای (8 از 10 نفر) ، نوروپاتی دیابتی دقیقاً روی پاها ظاهر می شود ، جایی که زخم های گرمایی طولانی مدت غیر درمانی ایجاد می شود.
دلیل اصلی ظهور نوروپاتی دیابتی افزایش قند خون ناشی از بیماری اصلی - دیابت است. غلظت بالای این ماده باعث می شود تا قدرت رگ های خونی بدتر شود ، به این معنی که اکسیژن در مقادیر کافی در اینجا جریان نمی یابد.
علاوه بر این ، قند زیاد باعث اختلالات متابولیکی مختلف (متابولیسم) می شود. در سلول ها و بافت ها ، رادیکال های آزاد جمع می شوند و در جذب مواد معدنی و آب تداخل می کنند. از این رو ، الیاف عصبی شروع به تورم می کنند.
این بیماری در یکی از سه نوع رخ می دهد:
- محیطی؛
- خودمختار؛
- به محلی
نشانه شناسی
علائم ممکن است بسته به نوع نوروپاتی دیابتی متفاوت باشد.
محیطی
 با توسعه آهسته مشخص می شود. اولین علائم ممکن است بعد از مدتی از شروع بیماری ظاهر شود.
با توسعه آهسته مشخص می شود. اولین علائم ممکن است بعد از مدتی از شروع بیماری ظاهر شود.
علائم اصلی نوروپاتی محیطی احساس سوزن سوزن شدن ، درد در پا ، دست ها یا سایر قسمت های بدن ، بی حسی اندام ها و "کمر" خواهد بود.
کاهش حساسیت باعث می شود که به طور مداوم از پوست پا و وضعیت عمومی اندام تحتانی مراقبت شود.
با نوروپاتی ، تغییرات پاتولوژیک مکرر است: تاول ها ، ناخن های درشت ، خشکی بیش از حد ، ترک ها ، ذرت و غیره. علاوه بر این ، حتی کف زدن های کوچک از کفش های تنگ می تواند منجر به زخم شود.
 در موردی که این بیماری از مدت ها قبل به وجود آمد ، اما تشخیص داده نشد و سطح گلوکز کنترل نشده بود ، خطرات آسیب به ارگان های مختلف و مهمتر از همه ، صدمات پا بارها افزایش می یابد.
در موردی که این بیماری از مدت ها قبل به وجود آمد ، اما تشخیص داده نشد و سطح گلوکز کنترل نشده بود ، خطرات آسیب به ارگان های مختلف و مهمتر از همه ، صدمات پا بارها افزایش می یابد.
در پیشرفته ترین موارد ، قطع عضو ممکن است لازم باشد.
علاوه بر این ، تنوع محیطی این بیماری در هماهنگی و تعادل اختلال ، ضعف ثابت و همچنین افزایش یا کاهش حساسیت به لمس یا نوسانات دما بروز می کند.
مستقل
 یک نوع خودمختار از طریق وجود اختلالات دستگاه گوارش (نفخ ، درد ، استفراغ ، یبوست یا اسهال) تشخیص داده می شود.
یک نوع خودمختار از طریق وجود اختلالات دستگاه گوارش (نفخ ، درد ، استفراغ ، یبوست یا اسهال) تشخیص داده می شود.
دلایل بروز چنین اختلالات تخطی از فعالیت حرکتی معده (پارس) است.
تعریق زیاد بدن در شب یا هنگام استفاده از غذاهای خاص مشخص است.
در ادرار در زنان و عملکرد نعوظ در مردان ممکن است وجود داشته باشد. هنگام بلند شدن از وضعیت دراز کشیدن یا نشستن ، سرگیجه و ضعف ممکن است رخ دهد - تا از دست دادن هوشیاری. به این علائم افت فشار خون می گویند. مانند نوع اول ، این بیماری همچنین می تواند پاها را تحت تأثیر قرار دهد.
محلی
 نوروپاتی موضعی به طور ناگهانی رخ می دهد و عملکرد هر یک از اعضای بدن یا اندام را مختل می کند.
نوروپاتی موضعی به طور ناگهانی رخ می دهد و عملکرد هر یک از اعضای بدن یا اندام را مختل می کند.
اگر پاهایش به هدف تبدیل شود ، بیمار در ران ، پا و غیره احساس درد خواهد کرد.
اغلب در عملکرد حرکات اندام تغییرات منفی مشاهده می شود.
هنگامی که عصب بسته می شود ، پیشرفت عواقب به تدریج ، تدریجی توسعه می یابد. با ضایعات فیبرهای عصبی چشم ، درد در حین حرکات آنها و اثر کوفتگی مشاهده می شود.
علائم این نوع بیماری می تواند با گذشت زمان کاهش یابد یا برعکس ، افزایش یافته و باعث آسیب های جبران ناپذیری به اندام ها و بافت ها شود.
تشخیصی
تشخیص زودهنگام بیماری دشوار است. برای مدت زمان بسیار طولانی به هیچ وجه خود را نشان نمی دهد ، ممکن است سالها طول بکشد تا فرد نگران وضعیت خود باشد.و خود بیماران ، حتی مبتلایان به دیابت ، غالباً از عوارض احتمالی آن اطلاع ندارند.
علاوه بر این ، علائم بیماری بسیار ناهمگن و بیش از حد کلی است ، که همچنین در شناسایی دقیق دلایل سلامتی بیمار کمک نمی کند.
روش اصلی برای تشخیص زودرس بیماری غربالگری است. با این وجود ، همیشه این دارو تجویز نمی شود ، بنابراین مهم است که به پزشک تا حد امکان و با تمام جزئیات در مورد علائم ضعف و تظاهرات دردناک بگویید.
درمان
 در صورت تشخیص نوروپاتی دیابتی ، درمان در درجه اول در تثبیت قند خون و حفظ مقادیر طبیعی آن انجام می شود.
در صورت تشخیص نوروپاتی دیابتی ، درمان در درجه اول در تثبیت قند خون و حفظ مقادیر طبیعی آن انجام می شود.
فقط در این حالت ، وضعیت بیمار تثبیت می شود و بیماری رو به عود می رود.
بهبودی زودتر از شش ماه پس از تثبیت گلیسمی امکان پذیر است.
اگر داروهایی که سنتز انسولین را فعال می کنند اثر مطلوبی را ارائه نمی دهند ، داروهای حاوی انسولین توسط پزشک تجویز می شوند. همچنین ، بیمار باید بر وزن خود نظارت داشته باشد و مرتباً سطح چربی خون را بررسی کند.
اغلب اوقات ، مصرف اسید فولیک و ویتامین های گروه های A و B تأثیر مثبتی در بیماران دارد ؛ در بعضی موارد ، دارو به داروهای ضد التهابی غیر استروئیدی کمک می کند.
تسکین درد در مراحل اولیه بیماری معمولاً با داروهای موضعی مانند کپسایسین انجام می شود. این کرم به خوبی قرمزی و سوزش را از بین می برد. نواحی مشکل دار پوست را 3-5 بار در روز درمان کنید. با این حال ، درمان خانگی همیشه مؤثر نیست.

پماد مشترک کپسایسین
علاوه بر داروهایی که تولید انسولین را تقویت می کنند ، اصلی ترین وسیله درمانی نوروپاتی ، داروهای دو گروه است:
- داروهای ضد افسردگی سه حلقه ای. اغلب تجویز می شود ایمی پرامین ، آمیتریپتیلین ، کلومیپرامین و نورتریپتیلین. آنها باعث خواب آلودگی می شوند ، بنابراین معمولاً قبل از خواب مصرف می شوند. مقدار مصرف - کمتر از درمان افسردگی.
- ضد تشنج: کاربامازپین و گاباپنتین. خطر افزایش عوارض جانبی با افزایش تدریجی دوز کاهش می یابد ؛ و به سطح لازم جنسی لازم نیست.
فیلم های مرتبط
درباره پیشگیری و درمان نوروپاتی دیابتی:
در خاتمه ، توجه داشته باشیم: یک عارضه به شکل نوروپاتی دیابتی هنوز قابل درمان با درمان نهایی نیست ، درمان مداوم مداوم لازم است. با این وجود ، با فراهم آوردن كنترل مناسب بر وضعیت شما و مصرف داروهای لازم ، فرد می تواند احساس خوبی داشته باشد و در عین حال كاملاً زندگی كند ، برای لذت خود.