خیلی اوقات ، فردی که از بیماری دیابت رنج می برد ، در مرحله خاصی از پیشرفت بیماری ، چنین عارضه شایع مانند پای دیابتی ایجاد می کند.
هنگام آشکار کردن اولین علائم این عارضه ، بیمار یک سوال منطقی دارد که پزشک پای دیابتی را درمان می کند و از چه روش هایی برای درمان عوارض استفاده می شود. بیشتر اوقات ، متخصص در درمان این بیماری متخصص غدد درون ریز است که دوره خاصی را برای معالجه بیماری گذرانده است.
وظیفه یک متخصص در درمان پای دیابتی معاینه بیمار و انتخاب یک رژیم درمانی برای بیماری است. علاوه بر این ، وظایف چنین متخصص شامل موارد زیر است:
- معاینه بیماران مبتلا به دیابت به منظور ارزیابی خطر ابتلا به سندرم پای دیابتی در بیمار.
- نظارت منظم بر روی بیماران در معرض خطر برای تشخیص به موقع تغییرات در پوست و در صورت لزوم درمان و متوقف کردن پیشرفت زخم ها در مرحله اولیه.
- انجام اقدامات پیشگیرانه با هدف جلوگیری از بروز عوارض در بیماران در معرض خطر.
- سازمان تعامل ، در صورت لزوم ، بین متخصص غدد ، جراح عروق ، ارتوپد و بیمار مبتلا به دیابت و سندرم پای دیابتی
- برگزاری سمینارها با هدف آموزش بیماران و عزیزانشان در مراقبت صحیح از اندام تحتانی برای جلوگیری از زخم و مراقبت از زخم های تشکیل شده.
در طول معاینه ، یک متخصص پای دیابتی میزان آسیب به سیستم عروقی را ارزیابی می کند ، دلایلی را که در ایجاد عوارض کمک می کند ، شناسایی می کند و نقشه ای را برای اقدامات درمانی تهیه می کند.
علل سندرم پای دیابتی
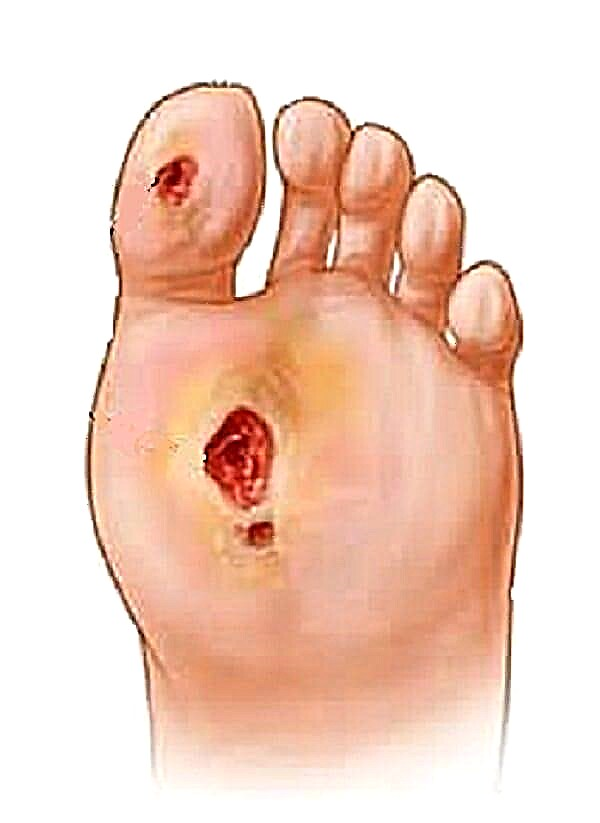 در صورت وجود دیابت قندی ، کمبود انسولین در بدن وجود دارد که منجر به افزایش سطح قند خون می شود. حضور مداوم گلوکز پلاسما افزایش یافته ، با گذشت زمان منجر به بروز اختلالاتی در جریان خون از طریق رگها و آسیب به الیاف عصبی می شود.
در صورت وجود دیابت قندی ، کمبود انسولین در بدن وجود دارد که منجر به افزایش سطح قند خون می شود. حضور مداوم گلوکز پلاسما افزایش یافته ، با گذشت زمان منجر به بروز اختلالاتی در جریان خون از طریق رگها و آسیب به الیاف عصبی می شود.
خونرسانی ناکافی منجر به ایسکمی می شود ، که منجر به بهبود زخم های در حال ظهور در مدت زمان طولانی می شود. شکست الیاف عصبی منجر به این واقعیت می شود که فرد حساسیت لمسی را بدتر یا ناپدید می کند.
بروز اختلالات باعث ایجاد زخم های استوایی بر روی پوست می شود ، آنها همچنین زخم های دیابتی هستند که به مرور زمان در گانگرن تخریب می شوند. آسیب رساندن به سیستم عروقی و از بین رفتن حساسیت لمسی منجر به این واقعیت می شود که هرگونه آسیب در پوست اندام تحتانی به زخم باز تبدیل می شود. اگر بیمار دارای ذرت یا نواحی کراتینه شده پوست باشد ، تشکیل زخم های پنهان در زیر ناحیه کراتینیزه بسیار محتمل است.
بیشتر اوقات ، آسیب در پا در مناطقی از پوست رخ می دهد ، که فعالیت اصلی بدنی را تشکیل می دهد. در دیابت قندی ، این نواحی از پوست حساسیت خود را از دست می دهند و در این مناطق است که گردش خون در وهله اول مختل می شود. از دست دادن حساسیت اجازه نمی دهد تا به موقع ریزگردها و میکروتراورم های پوست تشخیص داده شود.
چنین جراحاتی به مناطقی تبدیل می شوند که از طریق آنها معرفهای عفونی به راحتی در بدن نفوذ می کنند. میکروتراما غیر شفابخش مکانی ایده آل برای توسعه آسیب های چرکی است.
دلایل اصلی ایجاد سندرم پای دیابتی در بیمار مبتلا به دیابت موارد زیر است:
- اختلال در گردش خون در عروق شریانی و سیستم مویرگی پوست.
- کاهش قابل توجهی در حساسیت انتهای عصب اندام تحتانی یا از بین رفتن کامل چنین حساسیتی.
- بروز ناهنجاری پا در بیمار مبتلا به دیابت.
- ظاهر افزایش خشکی پوست.
از دست دادن حساسیت انتهای عصب در دیابت در نتیجه قرار گرفتن در معرض مداوم فیبرهای عصبی در افزایش غلظت گلوکز در پلاسمای خون رخ می دهد.
علائم اصلی توسعه پای دیابتی است
 درد مداوم ممکن است نشان دهنده وجود اسپرین ها و تغییر شکل کف پا باشد. علاوه بر این ، درد می تواند نشانگر بروز کبودی ، اضافه وزن و پوشیدن کفش هایی باشد که برای انسان مناسب نیست. درد همچنین می تواند نشانگر پیشرفت یک فرآیند عفونی باشد.
درد مداوم ممکن است نشان دهنده وجود اسپرین ها و تغییر شکل کف پا باشد. علاوه بر این ، درد می تواند نشانگر بروز کبودی ، اضافه وزن و پوشیدن کفش هایی باشد که برای انسان مناسب نیست. درد همچنین می تواند نشانگر پیشرفت یک فرآیند عفونی باشد.
قرمزی پوست روی پا نشان دهنده بروز عفونت است. به خصوص اگر این علامت در اطراف زخم حاصل از آن رخ دهد. پوشیدن کفش یا جوراب ناراحت کننده می تواند به پوست آسیب برساند.
تورم پاها ممکن است نشانگر یک روند التهابی در بافتهای پا باشد. بعلاوه ، چنین علامتی ممکن است نشانگر وجود مشکلاتی در سیستم قلبی عروقی باشد که ممکن است نارسایی قلبی و اختلال در گردش خون در رگهای بافت پا باشد.
افزایش موضعی دمای سطح پوست نشانگر وجود یک روند عفونی مداوم است که بدن در پی سرکوب و بومی سازی آن است. افزایش دمای موضعی علامت آن است که بدن با کمک سیستم ایمنی بدن ، که یک پیشرفت ضعیف دیابت است ، با عفونت مبارزه می کند.
هرگونه آسیب به پوست می تواند محور توسعه فرایند عفونی باشد.
شکل ظاهری گوشه ها نشان می دهد که شخص کفش های انتخاب شده نادرست را پوشیده است. هنگام پوشیدن چنین کفش هایی ، توزیع نادرست بار در پا اتفاق می افتد.
تشخیص چرک از زخم نشان دهنده پیشرفت روند عفونی است.
در صورت شناسایی هر یک از این علائم ، برای انجام نظرسنجی و مشاوره با متخصصان تماس بگیرید. بعد از معاینه پزشک معالج به شما خواهد گفت که چه اقدامات لازم جهت جلوگیری از پیشرفت بیشتر عوارض باید انجام شود.
بروز تب یا لرز در ترکیب با وقوع زخم روی پا نشانه ای از پیشرفت یک روند عفونی شدید است که می تواند منجر به یک نتیجه کشنده یا قطع عضو یک اندام شود.
اگر پا روی نواحی حاشیه زخم قرمزی داشته باشد ، این نشان می دهد روند عفونی شدت می یابد و بدن بیمار قادر به مقابله با روند عفونی نیست.
ظاهر بی حسی در پاها نشانه ای از پیشرفت نوروپاتی دیابتی است.
زبری پوست و ظهور خشکی نشان دهنده پیشرفت عوارض است.
با ایجاد پای دیابتی در نتیجه اختلالات گردش خون ، رشد مو روی مچ پا و پا متوقف می شود. می توانید در مورد چگونگی به نظر رسیدن پای دیابتی در مرحله اولیه از منابع ما بخوانید.
علائم اصلی رشد پای دیابتی است
علائم اصلی پای دیابتی مشکلات معمولی اندام تحتانی است که در افراد مبتلا به دیابت رخ می دهد. این علائم عبارتند از:
- تشکیل ذرت؛
- تاول؛
- رشد صفحات ناخن.
- توسعه بورسیت شست؛
- تشکیل زگیل های پلانتار؛
- انحنای چکش شکل انگشتان پا؛
- پوست خشک و ترک خورده؛
- توسعه بیماریهای قارچی پوست پا (اپیدرموفیتوز پا)؛
- توسعه قارچ ناخن.
 تشکیل ذرت در نتیجه این واقعیت رخ می دهد که فشار بیش از حد بر روی ناحیه ای جداگانه از پا انجام می شود.
تشکیل ذرت در نتیجه این واقعیت رخ می دهد که فشار بیش از حد بر روی ناحیه ای جداگانه از پا انجام می شود.
برداشتن ذرت مهمترین دلیل برای ایجاد زخم ها و به دنبال آن ایجاد گنگن و قطع عضو بخشی از پا است.
تاول ها تکه های محدب پوست پر از مایع هستند. تشکیل تاول به دلیل مالش با کفش های یک قسمت از پوست پا اتفاق می افتد.
رشد ناخن در نتیجه برش نادرست یا در نتیجه پوشیدن کفش های تنگ رخ می دهد. اگر احتمال ایجاد پای دیابتی بسیار زیاد است ، باید از بریدن ناخن ها در لبه ها امتناع ورزید یا این عمل را بسیار با دقت انجام دهید.
در صورت رشد ناخن ، باید با پزشک مشورت کنید تا او قسمتی از ناخن را که درشت است برداشته شود. این امر از بروز عفونت و شیوع عفونت جلوگیری می کند. در صورتی که زخم قبلاً شکل گرفته باشد و عفونت آن رخ داده باشد ، پزشک مراجعه کننده دوره ای از آنتی بیوتیک ها را تجویز می کند.
بورسیت برآمدگی در لبه بیرونی انگشت بزرگ است. در صورت انحراف انگشت شست به سمت انگشتان دیگر ، ایجاد بورسیت رخ می دهد. بورسیت اغلب مشکلی است که به دلیل وراثت بیمار مبتلا به دیابت ایجاد می شود.
متخصصان درد و روند التهابی را با کمک داروهای ضد التهابی و ضد درد متوقف می کنند.
اگر بورسیت باعث درد مکرر درد شود ، درمان آن با برداشتن جراحی انجام می شود.
علائم اصلی که در آن باید فوراً به دنبال کمک پزشکی باشید موارد زیر است
- چرک؛
- درد
- قرمزی پوست؛
یکی دیگر از نشانه های پیشرفت این بیماری افزایش موضعی دما در سطح پوست است.
تشخیص پای دیابتی
 پس از تماس بیمار با شکایت از متخصص غدد ، پزشک بیمار را معاینه کرده و بیماری را تشخیص می دهد.
پس از تماس بیمار با شکایت از متخصص غدد ، پزشک بیمار را معاینه کرده و بیماری را تشخیص می دهد.
پزشک معالج معاینه بینایی از اندام بیمار را که به او مراجعه کرده انجام می دهد. هدف از معاینه شناسایی علائم ابتلا به سندرم پای دیابتی در بیمار است.
پس از معاینه ، مطالعه ای با اسکن رادیوگرافی یا رزونانس مغناطیسی پاها انجام می شود. این روشهای معاینه امکان ایجاد یا عدم وجود آسیب در بافت استخوانی اندام تحتانی را ممکن می سازند.
پزشک میزان حساسیت پوست در برابر لرزش ، دما ، لمس و بازتاب زانو را بررسی می کند. هدف از این معاینه ، شناسایی شدت رشد نوروپاتی دیابتی در بیمار است.
پزشک کفشهایی را که معمولاً بیمار می پوشد معاینه و معاینه می کند. پزشک کفش را از نظر اندازه ، کامل بودن و عدم وجود اشیاء خارجی ، کفش ها را ارزیابی می کند.
پزشک نمونه هایی از محتویات زخم را گرفته و برای آنالیز باکتری شناسی می فرستد. این نوع مطالعه به منظور تعیین نوع آنتی بیوتیک مورد استفاده در آنتی بیوتیک درمانی مورد نیاز است.
از روشهای معاینه زیر برای ارزیابی کیفیت جریان خون در عروق شریانی که به اندام تحتانی تغذیه می کنند استفاده می شود:
- بررسی سونوگرافی رگهای اندام تحتانی؛
- داپپلوگرافی اولتراسوند در حالت M (USDG)؛
- اندازه گیری شاخص مچ پا و براکیال.
- اکسی متری جلدی
در صورت لزوم ، برای به دست آوردن اطلاعات اضافی در مورد وضعیت سیستم عروقی ، روشی مانند آنژیوگرافی رادیواسک استفاده می شود. در فرآیند معاینه بدن با این روش ، یک ترکیب شیمیایی با کنتراست رادیواکتیوی ویژه وارد بدن بیمار شده و به سیستم عروقی وی وارد می شود که در پرتوی اشعه ایکس قابل مشاهده است.
این روش معاینه بسیار آموزنده است ، اما یک اشکال دارد - این امر باعث عوارض جانبی کلیه ها می شود. به همین دلیل ، این روش معاینه باید با درجه خاصی از احتیاط به کار رود. در صورت برنامه ریزی برای عمل جراحی ، معاینه با استفاده از این تکنیک الزامی است ، هدف از این کار بازگرداندن پوسیدگی عروقی و جریان خون در آنها است.
در طول معاینه ، پزشک مرحله رشد بیماری را تشخیص می دهد. در پزشکی ، 5 مرحله از بروز عوارض مشخص شده است.
متخصص غدد بعد از پردازش نتایج معاینه ، رژیم درمانی را انتخاب می کند. در فرایند تهیه رژیم درمانی باید میزان پیشرفت بیماری و خصوصیات فردی بدن بیمار در نظر گرفته شود. ویدئوی این مقاله در مورد دلایل دیابت صحبت می کند.